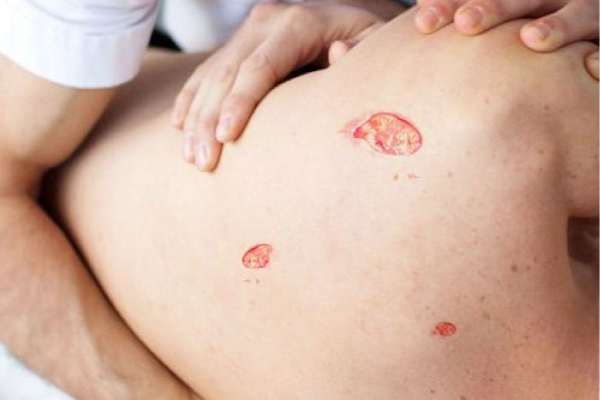
در این مقاله به بحث علمی و فنی در مورد زخم بستر خواهیم پرداخت. به اضافه این که اهمیت مبحث زخم بستر و عوامل ایجاد و گسترش آن در بیماران و نحوه مدیریت آن را بازگو خواهیم کرد.
زخم فشاری
زخم فشاری در واقع زخمی است که در اثر ورود فشار طولانی مدت روی پوستی که بین سطح خارجی و یک برجستگی استخوانی داخلی فشرده شده، ایجاد میشود.
زخم فشاری نشانگر و علامتی از نکروز موضعی بافت است. در مراحل اولیه آن حتی امکان دارد پوست درگیر نباشد؛ ولی عضلات زیر آن و بافت چربی بین آنها به شدت آسیب دیده و از بین رفته باشند.
اهمیت زخم بستر در چیست؟
در واقع در بسیاری از جوامع، زخم بستر یک مسئلهی پیچیده با جوانب فراوان و یک مشکل بهداشتی بسیار هزینه بر و دردسرساز برای سیستم های بهداشتی و سلامتی است.
اخیراً یک بررسی در امریکا نشان داده که 2.5 میلیون بیمار مبتلا به زخم بستر در طول هرسال در بیمارستان ها تحت مداوا قرار می گیرند. در واقع 15% از افراد مسن، در طول حیاتشان دچار زخم بسترهای متوسط تا شدید می شوند.
در بخش های مراقبت ویژه بیشترین شیوع زخم بستر را شاهد هستیم، که بالغ بر 25% است. این مقدار در خانه های سالمندان حدوداً 11% می باشد، که البته این رقم در افراد سیاهپوست مسن ساکن خانههای سالمندان حتی به 18% هم میرسد.
جالب است بدانیم میزان بروز زخم بستر در افراد مسنی که در خانه تحت مراقبت قرار میگیرند، حدود 7% بوده و اندکی کمتر از این میزان در خانه سالمندان است. اگر درمان زخم بستر به تعویق بی افتد خطراتی دارد که میتوانید مقالات دیگر آنرا به صورت عمیق تر مطالعه کنید.
گروهی از بیماران که توانایی حرکت آنها بسیار اندک بوده، مثل بیماران مبتلا به ضایعه نخاعی گردنی و کمری میزان بروز زخم بستر بیشتری را تجربه می کنند. تقریباً 30 الی 40% از این گروه بیماران خصوصاً در سه سال اول بروز ضایعه ی نخاعی، دچار زخم بستر می شوند.
در بررسی های مشابه ای که در کشور امریکا انجام گرفته مشخص شده که علی رغم پیشرفت های به دست آمده در بخش های بهداشتی و درمانی، میزان شیوع و بروز زخم بستر در طی 2 دهه ی اخیر رو به فزونی می باشد.
به طوری که در سال 2006 مبلغ هزینه ای که ایجاد زخم بستر بر نظام مالی بهداشت و درمان امریکا تحمیل کرده، حدود 11میلیارد دلار بوده است. در سال 2010 این مبلغ به 17.8 میلیارد دلار رسیده است.
برآورد شده که درمان یک زخم بستر تمام ضخامت، تقریباً 70000 دلار هزینه دارد. البته در صورتی که هزینه های درمان یک زخم بستر ایجاد شده در بیمارستان را حساب کنیم، این مبلغ به حدود متوسط 130000 دلار می رسد.
علاوه بر هزینه های سنگین، زخم بستر عوارض شدیدی نیز دارد. نیمی از بیمارانی که با زخم بستر از بیمارستان مرخص میشوند، در طول درمان حداقل دو الی سه بار دچار باکتریمی خواهند شد.
در صورتی که زخم بستر علت باکتریمی بیماران بستری در بیمارستان باشد، میزان مورتالیته (کشندگی) این باکتریمی حدوداً 60% خواهد بود.
درمانگران باید این مسئله را بدانند که نیمی از بیماران زخم بستری که دبرید میشوند، دچار باکتریمیهای گذرا خواهند شد. میزان مرگ و میر حاصل از زخم بسترهای ایجاد شده در بیمارستان تقریباً 11.4% است.
زخم بستر البته یک موضوع بسیار شایع در شکایات پزشکی می باشد. اغلب تیم درمانی و بیمارستان به اهمال و کم توجهی به بیماران محکوم میشوند. در سال2002 تقریباً حدود 13.5 میلیون دلار جریمه از پزشکان و پرستاران درگیر پرونده های مطرح شده در شکایات به دلیل زخم بستر، اخذ شده است.
بنابراین زخم بستر (البته درست تر این است بگوییم زخم فشاری، چرا که این نوع زخم محدود به بستر نبوده و همیشه نتیجهی بستری شدن هم نیست.) مبحثی بسیار مهم است؛ و هر فردی که در بالین بیمار کار میکند، باید با آن آشنا شود.

پاتوفیزیولوژی شکل گرفتن زخم فشاری
نکته آغازین ایجاد زخم فشاری وجود اختلاف فشار در دو سمت بافت است. هنگامی که بافت نرم در دسترس برای تحت فشار قرارگرفتن کم باشد؛ میزان تغییر شکل یافتن بافت در اثر فشار بیشتر میشود که البته این عامل به خودی خود اختلاف فشار را تقویت میکند.
بنابراین بیشتر زخم های فشاری روی برجستگی های آن استخوانی ایجاد میشوند، که بافت کمتری برای فشرده شدن وجود دارد؛ و در واقع شبکه های عروقی پوست بیشتر در معرض آسیب قرار میگیرند.
پاتوفیزیولوژی در سطح بافتی
با گذشت زمان فشار وارد شده به بافت باعث انسداد عروق خونی و لنفاوی شده و مواد دفعی انباشته می شوند. اگر این فشار به موقع برداشته شود، پرخونی واکنشی ایجاد می گردد؛ که یک واکنش طبیعی به ایسکمی است و موجب جبران نقص ایجاد شده در جریان خون می گردد؛ اما اگر فشار مذکور در یک بازه زمانی حیاتی برداشته نشود، این فشار زیادی در ابتدا موجب تغییرات در سیستم گردش خون وریدی و به دنبال آن گردش خون شریانی می شود.
به این ترتیب فشار مایع میان بافتی بیشتر از فشار درون وریدها شده و باعث بسته شدن وریدها میگردد. افزایش همزمان فشار مایع میان بافتی و توقف جریان خون در وریدها باعث ایجاد مقاومت در برابر جریان شریانی می شود.
از آن طرف افزایش فشار خون داخل شریانچه ها موجب بیرون زدن مایعات از مویرگها شده و در ادامه ادم بافتی رخ میدهد. افزایش مایعات و ادم نیز در نهایت باعث اتولیز شده و بافت ها را از بین میبرد.
همچنین مویرگ ها کلاپس می شوند و ترومبوز داخل عروق مویرگی ایجاد می گردد. جریان لنفاوی نیز کاهش می یابد و ادم و اتولیز تشدید می شود. بافت از اکسیژن و مواد مغذی تهی شده و از مواد زائد انباشته می گردد. سلول ها در نبود اکسیژن به متابولیسم بیهوازی روی میآورند و مواد زائد اسیدی تولید می کنند.
تولید این مواد زائد موجب تشدید اسیدوز بافتی می شود. اسیدوز، نفوذپذیری غشای سلولی را زیادتر می کند و سلول ها دچار ادم شده و مرگ سلولی فرا می رسد.
عضلات احتمالاً به دلیل افزایش نیازهای متابولیکی و وابستگی بیشتر آنها به عروق خونی در برابر هیپوکسی بسیار آسیب پذیرتر از پوست و بافت زیر جلدی هستند.
تنها هیپوکسی و ایسکمی نیستند که موجب تخریب بافتی میشوند؛ بلکه تغییر شکل پیدا کردن بافتها نیز نقشی اساسی در نکروز و تخریب بافتی خصوصاً در زخم بسترهای عمیق و آسیب های عمقی بافتی (DTI) دارد.
بافت ها به واسطه گیر افتادن در بین یک برجستگی استخوانی و فشار بیرونی دچار تغییر شکل شده و ساختار آنها تخریب می شود. توانایی بافت ها برای مقاومت در برابر فشارهای مخرب وارد شده بر شکل و ساختار آنها وابسته به سن، عادت های روزمره، نوع آسیب و بیماری های همراه متغیر است.
تغییر یافتن مداوم و مکرر شکل بافت ها، فارغ از وجود هیپوکسی، خود می تواند موجب مرگ بافت ها و سلول ها شود. در واقع بافت های عضلانی بیشتر در اثر دفورم شدن به دلیل فشارهای ممتد از بین میروند تا در اثر هیپوکسی.
اگر یک سلول عضلانی را بیش از 80% تغییر شکل دهیم و دفورمه کنیم، آسیب غیر قابل برگشتی به سلول وارد شده و از بین خواهد رفت. دفورمه شدن مداوم بیش از 50% بافت عضلانی منجر به تخریب و مرگ بافت خواهد شد.
بنابراین، بافت عضلانی هم در برابر هیپوکسی و ایسکمی و هم در برابر فشار مکانیکی، نسبت به بافت پوست و چربی زیر پوست آسیب پذیرتر است.
به همین دلیل در موارد متعددی بیماران دچار آسیب بافت عمقی می شوند؛ بدون این که پوست آسیب مهمی دیده باشد. نکته دیگر این که تجمع و عدم دفع گرما و افزایش دما، آسیب پذیری بافت ها در برابر هیپوکسی و ایسکمی و فشارهای مکانیکی را حتی بیشتر هم میکند.
علت این امر آن است که افزایش دما، سرعت متابولیسم و مصرف اکسیژن سلولها و بافتها را افزایش می دهد. البته یک مسئله مهم دیگر در پاتوفیزیولوژی ایجاد زخم فشاری وجود دارد؛ به این صورت که زمانی که فشار از روی بافت برداشته میشود، تخریب بافتی متوقف نخواهد شد. بافتهایی که قبلاً در معرض کاهش فشار اکسیژن بودند مجدداً خونرسانی می شوند.
رسیدن ناگهانی اکسیژن و خون به بافتهایی که در معرض هیپوکسی و ایسکمی بودهاند، موجب آزاد شدن مقادیر زیادی از رادیکالهای آزاد اکسیژن می گردد (آنیونهای سوپراکسید، رادیکالهای هیدروکسید و پروکسید هیدروژن).
این رادیکالهای آزاد، آسیب اندوتلیوم عروق را حتی بیشتر هم میکنند. یکپارچگی اندوتلیوم آسیب بیشتری میخورد و مایعات به فضای خارج عروقی رها شده و ادم بافتی بیشتر می شود.
به این حالت آسیب، بازگشت جریان Reperfusion injury می گویند. تمام این تغییرات که تا این جا توضیح داده شد، به دنبال تحت فشار قرار گرفتن بافت به وجود میآید.
تا این جای کار و در این مرحله پوست هنوز آسیب ندیده و صرفاً مراحل پیش بالینی زخم بستر ایجاد شده است. ادامهی این روند آبشاری یعنی افزایش ادم بین بافتی و ادم سلولی و آسیب بافتهای زیرین موجب افزایش بیشتر فشار مخرب می گردد.
روند آسیبها به جایی می رسد تا پوست که مقاوم ترین بخش بافتهای تحت فشار است هم دچار نکروز و آسیبهای چشمگیر شده و زخم بستر وارد مرحله بالینی می شود.
پاتوفیزیولوژی زخم بستر در سطح سلولی
فقدان اکسیژن و کمبود آن میزان تولید ATP را به سرعت کم و متوقف می نماید؛ و سلولها شروع به تنفس بی هوازی می کنند که حاصل آن تولید مقادیر زیادی از لاکتیک با محصولات مخرب است.
از طرفی با کمبود ATP پمپ سدیم غشایی و پمپ تبادل سدیم و کلسیم از کار میافتد؛ در نتیجه سدیم و کلسیم در سلول تجمع می یابد و پتاسیم به فضای خارج سلولی سرازیر می شود.
ورود سدیم به سلول، آب را هم همراه خود به سلول وارد کرده و موجب تورم سلولی می شود. ادم سلولی و تورم رتیکولوم اندوپلاسمیک باعث کنده شدن ریبوزومها از رتیکولوم میگردد.
این موضوع تولید پروتئین در سلول را متوقف کرده، و با کم شدن تولید پروتئین تورم سلول بیشتر هم میشود. تجمع آب، سدیم، کلسیم و پروتئینها در داخل سلول موجب فعال شدن آنزیمهایی میشود که اسکلت سلولی و غشای سلول را هضم می کنند.
علاوه بر آن فشار هسته و DNA هم، سبب هضم می شوند، و در نهایت سلول می میرد. مرگ سلول روند التهاب را فعال میکند و عروق ناحیه ای گشاد شده، و مایعات در اثر افزایش نفوذپذیری غشاها به فضای خارج عروقی راه پیدا میکنند.
در نتیجه در محل آسیب، تجمع مایع خارج سلولی رخ داده و در ناحیه زیر اپیتلیوم نیز ادم بافتی ایجاد می شود. به این ترتیب اولین علائم در پوست به شکل افزایش التهاب و قرمزی قابل برگشت پوست Blonchableerithema ظاهر می شود.
شدت و مدت زمان فشار لازم برای آسیب بافتی چقدر است؟
بررسیها نشان داده که متوسط فشار خون در مویرگها 25 تا 32 میلیمتر جیوه است. اگر فشار بافتی از این بیشتر شود، مویرگها بسته میشوند. البته باید یاد آوری کنیم مسئله فقط میزان فشار نیست و نیروی دفورم کنندهی وارد شده به بافت ها هم اهمیت زیادی دارد.
زمانی که بافت روی برجستگیهای استخوانی تحت فشار قرار گیرد، بیشترین فشار نه بر پوست، بلکه به محل اتصال بافت نرم به استخوان وارد می شود.
به همین دلیل و به دلایلی که تاکنون توضیح داده شد، قبل از این که چیزی در پوست دیده شود؛ بافت عمقی ممکن است آسیب زیادی دیده باشد. تقریباً 3 تا 10 روز قبل از آسیب پوستی قابل مشاهده می توان تغییراتی را در بافت های عمقی نشان داد. از طرفی میزان فشار وارد شده به بافتهای بدن در وضعیت های مختلف نشستن و ایستادن متفاوت است.
حداکثر فشار وارده در حالت درازکش طاق باز در ناحیهی کپل 70 میلیمتر جیوه بوده و این فشار در حالت نشسته به 300 میلیمتر جیوه می رسد.
اگر فشار مکانیکی تغییر شکل دهنده (دفورم کننده) به عضلهای بیش از 200 میلیمتر وارد شود، قطعاً آسیب بازگشت ناپذیری در آن ایجاد می کند. میزان حداکثر فشار قابل تحمل دفورم کننده در مورد اغلب بافت های بدن حدود 240 میلیمتر جیوه است.
بنابراین نه تنها میزان فشار وارده، بلکه جهت فشار وارد شده نیز بسیار حائز اهمیت می باشد. مدت زمان فشار وارد شده به بافت یک فاکتور مهم دیگر محسوب می شود.
اگر به مدت یک الی دو ساعت میزان فشار بسیار کمتر از حداکثری که قبلاً ذکر شد به بافتهای بدن وارد شود، موجب ایجاد آسیبهای برگشت ناپذیر خواهد شد.
به طور مثال دفورمه شدن کمتر از 65% در بافت عضلانی فقط به مدت کمتر از یک ساعت قابل تحمل است؛ و در صورت ادامه بیشتر از یک ساعت قطعاً عضله را از بین میبرد.
علت این مسئله در سطرهای قبلی توضیح داده شده است. ضمناً گردش خون در این شرایط برای مدت زمانی طولانی عملاً امکان ناپذیر می باشد؛ و آسیب در بافت تحت فشار، موجب وسیع شدن هرچه بیشتر گستردگی و سطح آسیب می شود.
تظاهرات بالینی زخم بستر
بر اساس میزان و مدت زمان تحت فشار قرار گرفتن، چهار سطح از آسیب پوستی وجود دارد:
- پرخونی (هیپراِمی) در عرض نیم ساعت یا کمتر ایجاد میشود و در عرض یک ساعت بعد از رفع فشار برطرف میشود.
- ایسکمی بافتی بعد از 2 الی 6 ساعت فشار مداوم به وجود میآید. در این حالت قرمزی ایجاد شده خیلی پررنگ تر است، و تقریباً 36 ساعت طول میکشد که برطرف شود.
- نکروز، مرحلهی سوم آسیب پوست است، و به دنبال 6 ساعت فشار مداوم ایجاد میشود. پوست شکل کبود یا خاکستری پیدا کرده و سفت می گردد.
- زخم شدن مرحله چهارم و آخر است و معمولاً در عرض 2 هفته از زمان ایجاد نکروز ایجاد میشود.
از نظر آسیب شناسی دو نوع زخم بستر داریم:
1- زخم بستر سطحی
2- زخم بستر عمقی
انواع زخم بستر سطحی به دلیل اصطکاک و نیروهای کششی وارد شده به پوست ایجاد می شوند و اپیدرم و قسمت هایی از درم را درگیر می کنند.
زخم بستر عمقی بر روی برجستگیهای استخوانی و محل اتصال بافتها به استخوان ایجاد شده و با تخریب عضله به پوست میرسد. این نوع زخم بستر به لایه های پوست نیز آسیب می زند.
دسته بندی بالینی زخم بستر غالباً بر اساس میزان و عمق آسیب قابل مشاهده در چهار گروه انجام می شود:
Stage1 (مرحله اول):
قرمزی پوستی که با فشار انگشت برطرف نمی شود. Nonblonchable erythema (زخم ندارد)
Stage2 (مرحله دوم:
زخم نیم ضخامت دیده میشود. (اپیدرم و لایهی سطحی درم درگیر است)
Stage3 & 4 (مرحلهی سوم و چهارم):
زخم تمام ضخامت را شامل می شود. البته طیف قابل مشاهده آسیب های پوستی در زخم بستر معمولاً با قرمزی پوست با قابلیت پرشدن مجدد بستر مویرگی شروع می گردد. قابلیت پوست در خالی و پرشدن بستر مویرگی آن (blonching) نشانگر وجود گردش خون سالم است.
اما زمانی که آسیب بیشتر شود، قابلیت پرشدن مجدد بستر مویرگی از بین می رود و قرمزی مزبور را NON-Blonching میگویند. در این شرایط با فشار انگشت روی ناحیه قرمز شده، خون از بستر مویرگی خارج نمیشود و اصطلاحاً حالت رنگ پریده پیدا نمیکند.
این حالت در واقع نشان دهنده اشکال عمده ایجاد شده در شبکه عروقی پوست آن ناحیه بوده و عمدتاً بیانگر انسداد و کلاپس بستر عروقی و شروع روند التهاب است.
بدون مداخله مناسب و گاهاً حتی علی رغم مداخله کافی و همه جانبه، اریتم non blonchable یا همان مرحله اول زخم بستر به زخم تمام ضخامت پوست بدل می شود.
هرچند پاسخ بدن به ایجاد فشار به یک ناحیه از پوست، مربوط به واکنش التهابی است ولی در ابتدا دمای موضعی افزایش مییابد و ادم زیر اپیدرمی ایجاد میگردد و پوست قرمز میشود.
دمای پوست و ادم زیر اپیدرمی بازتابی از طیف نامرئی آسیب حاصل از فشار بر بافتها است. اگر فشار ادامه یابد، علائم وارد طیف مرئی می شوند.
اولین علامت همان طور که گفته شد قرمزی قابل محو شدن به واسطه فشار انگشت یا همانBlonchableerithem است. این قرمزی پوست مسطح بوده و برجسته نمیباشد و قطر آن بزرگتر از یک سانتیمتر می باشد.
البته این علامت در افراد با پوست تیره قابل مشاهده نیست. با افزایش فشار و آسیب ممکن است حرارت پوست کم شود و از حد نرمال هم پایین تر بیاید؛ این کاهش دما میتواند نشانگر آسیب بافت عمقی هم باشد.
ولی رنگ قرمز پوست پررنگ تر شده و گاهاً به تیرگی میزند و دیگر با فشار انگشت محو نمیشود. در این مرحله قوام پوست کمی سفت می گردد (induration)، ولی تا این مرحله هم آسیب ها قابل برگشت هستند.
معمولاً یک الی سه هفته طول می کشد تا این آسیبها خوب شوند. زخم بستر مرحله دوم در واقع زخمهای سطحی و نیم ضخامت هستند که در اثر اصطکاک و کشش ایجاد شده اند.
کنار زخم ها قرمز بوده و حاشیه آنها ناواضح است و قرمزی blanchable در اطراف بستر زخم دیده میشود. اگر رسیدگی خوب انجام شود، در عرض 2 الی 4 هفته این زخم خوب خواهد شد.
زخم بستر مرحله 3 و 4:
برخلاف زخم های سطحی که از سطوح پوست شروع شده و به اعماق آن نفوذ و پیشرفت میکنند، آسیب در زخم بستر مرحله سوم و چهارم در سطح پوست شروع نمی شود؛ بلکه آسیب بافتی در عمق در محل اتصال بافت به برجستگی استخوانی آغاز می گردد.
اطراف زخم های مرحله سوم و چهارم هم، اریتم پوست (از انواع Blonchable و Non-blonchable) دیده میشود و اغلب پوست اطراف سفت است. تغییرات دمایی و رسوب در پوست مشهود می باشد.
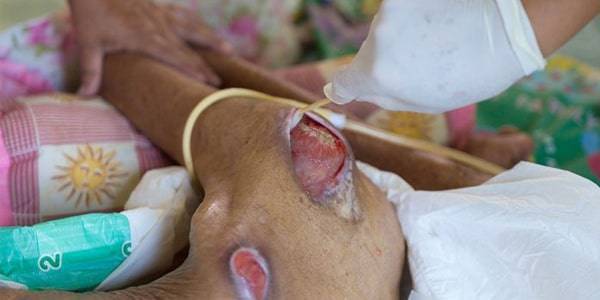
زخم بستر غیرقابل مرحله بندی (unstageable):
وقتی سطح زخم بستر با بافت های مرده پوشیده شده باشد، و عمق آن قابل بررسی نباشد به آن غیرقابل مرحله بندی گفته می شود. بافت نکروزه روی زخم یا اشر است یا اسلاف.
اشر (esher) در واقع یک ناحیه نکروزه بدون سلول و فشرده شده می باشد؛ که کاملاً خشک شده و دور آن معمولاً پوست قرمز رنگی وجود دارد. وجود اشر نشانگر نکروز تمام ضخامت بافتی است؛ که امکان دارد در اثر نیروهای فشار یا اصطکاک و یا هر دو ایجاد شود. اسلاف هم بافت نکروزه است؛ ولی محتوای آب آن بیشتر از اشر می باشد. اسلاف نیز به شدت به بستر زخم میچسبد و البته علی رغم ظاهر زرد و قهوه ای رنگش بیانگر نکروز تمام ضخامت پوست است.
آسیب بافت های عمقی:
اگر در اثر آسیب ناشی از فشار، ناحیه ای از پوست کبود و بنفش رنگ شود؛ ممکن است نشان دهنده آسیب بافت های عمقی باشد، خصوصاً اگر دمای آن ناحیه هم تغییر کند.
وجود چنین علامتی در واقع نشان دهنده شروع آسیب در محل اتصال استخوان به بافت نرم روی نواحی دارای برجستگی استخوانی است؛ که احتمالاً در طی روزهای آتی گسترده تر هم خواهد شد.
هرچند بیش از 95% از زخم های بستر بر روی زوائد استخوانی (ساکرال، کوکسی ژئوس، تروکانتر بزرگ، ایسکئوم، پاشنه و قوزک خارجی) ایجاد می شوند؛ اما ناحیههایی که فاقد برجستگی های استخوانی زیرین باشند هم گاهاً دچار زخم بستر می شوند. مثل نواحی بیرونی ران و البته قسمت هایی از پوست که در اطراف یا زیر ابزارهای پزشکی جای گذاری شده قرار دارند؛ مثل کانول های اکسیژن یا ماسک های تنفسی آمبوبگ یا دستگاه های CPAP، تیوبهای تراکئوستومی یا درن های جراحی و پورت ها.
خصوصاً اگر در زمان جای گذاری ابزارها، پوست ناحیه مورد نظر متورم بوده و ادم داشته باشد؛ این خطر بیشتر هم می شود.
یک نکته دیگر این است که در افرادی که به هر دلیلی دچار contraction یا کوتاهی و سفتی عضلات اطراف مفصل هستند؛ خطر ایجاد زخم بستر های عمیق چندین برابر بیشتر است؛ که علتش هم میزان بالای فشار در محل اتصال عضله به استخوان می باشد.
تشخیص زخم بستر: p240
تشخیص به صورت استاندارد، بر اساس مشاهده پوست و محل های شایع ایجاد زخم بستر (پوست روی برجستگی های استخوانی) استوار است.
مشاهدهی یک اریتم غیر قابل بلنچ شدن، روی یک برجستگی استخوانی به همراه تغییرات دمای پوست، به صورت گرم تر یا اندکی سردتر بودن نسبت به پوست اطراف، در یک بیمار بستری یا بیحرکت، قبل از هر چیز زخم بستر را به ذهن متبادر می کند.
با این حال قبل از این که مبحث تشخیص زخم بستر را به اتمام برسانیم ،مسائل مهمی هستند که باید راجع به آن بحث کنیم.
اول اینکه، بدیهی است تشخیص هرچه زودتر زخم بستر اهمیت فراوانی دارد؛ و از طرفی با یادآوری مطالب گفته شده در قسمت فیزیوپاتولوژی زخم بستر به خاطر می آوریم؛ قبل اینکه آسیب ایجاد شده به چشم دیده شود؛ تغییرات قابل توجهی در مورد زخم های بستر عمقی ایجاد شده است و بافتهای عمقی به میزان قابل توجهی تخریب شده اند.
این تخریب بافت عمقی، خود را به صورت تغییر دمای پوست رویی نشان داده و تا حدی بر اساس تغییرات رنگ پوست قابل شناسایی است؛ البته برای تشخیص تغییرات دمای پوست در حد 1.5 درجه سانتی گراد، نمی توان به قدرت تشخیصی دست درمانگر اعتماد کرد.
در حال حاضر چند روش جدید تشخیصی از جمله استفاده از دوربین های حرارتی، طیف سنجی و دماسنجهای مادون قرمز غیر تماسی در حال بررسی بوده و هنوز استفاده بالینی وسیعی ندارند.
قابل ذکر است که چند روش سنجش میزان ظرفیت الکتریکی، مقاومت الکتریکی پوست و سنجش میزان رطوبت زیر اپیدرمی هم در مراکز تحقیقاتی سراسر دنیا برای تشخیص زودرس زخم بستر درحال بررسی می باشد.
همچنین از سونوگرافی با وضوح بالا میتوان برای تشخیص و بررسی مراحل درمان و پیشرفت بهبودی زخم های مزمن و زخم بستر بهره برد. سونوگرافی برای تشخیص زخم و همچنین برای درمان آن کاربرد دارد، که در فصل های آتی به آن میپردازیم.
تشخیص های افتراقی زخم بستر:
مهمترین تشخیص های افتراقی زخم بستر، درماتیت ناشی از بی اختیاری ادرار و مدفوع و نارسایی عمومی پوست در مراحل آخر حیات در بیماران است.
زخم بستر سطحی درجه 2 و درماتیت ناشی از بی اختیاری:
درماتیت ناشی از بی اختیاری زمانی اتفاق می افتد، که مدفوع یا ادرار در تماس طولانی مدت با پوست قرار گیرد. قرمزی، تورم، تراوش مایع از پوست (oozing)، تاول، پوسته های درشت و ریز در پوست آن ناحیه به همراه سوزش، خارش، سوزن سوزن شدن و درد از علائم درماتیت ناشی از بی اختیاری است.
علائم امکان دارد در پوست هر جایی از پرینه دیده شود. پرینه به ناحیه بین اسکروتوم (vulva) و آنوس و کپل ها (buttocks) و ناحیه دور آنوس (perianal) و دنبالچه و ناحیهی فوقانی و داخلی ران گفته میشود.
علائم در IAD متنوع بوده و بستگی به حجم، دفعات و مدت زمان تماس با مدفوع و ادرار، سن بیمار و بیماری های زمینه ای و سلامت عمومی وی دارد.
IAD گاهاً به صورت ضایعات کپی همدیگر در ناحیه ای که گلوتئال راست و چپ به هم می رسند، دیده می شود.(kissing lesions)
نکته مهم در افتراق IAD از زخم بستر مرحله دو غیر از شرح حال، مشاهده زخم های متعدد و نیمهضخامت است که در ناحیه پرینه منتشر شده اند؛ و لزوماً فقط بر روی برجستگی های استخوانی نیستند.
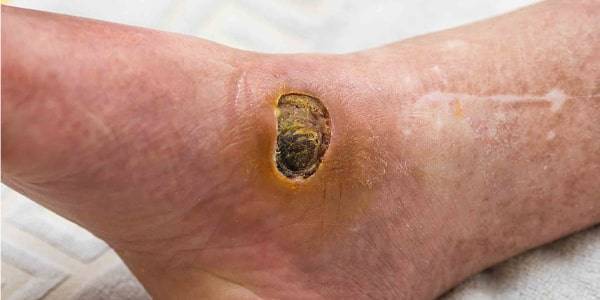
زخم بستر مراحل انتهایی حیات و نارسایی پوست:
افرادی که در روزهای آخر زندگی خود هستند یا یک بیماری حاد شدید یا ترومای مرگبار را تجربه میکنند؛ ممکن است که با نارسایی پوست هم مواجه شوند.
فراموش نکنیم که پوست بزرگترین ارگان بدن است و اگر شرایط جسمی بیمار به شکلی پیش برود که در ارگانهایی مثل کلیه، کبد، مغز و قلب نارسایی رخ دهد؛ ممکن است شاهد علائم ناکارآمدی در عملکرد پوست نیز باشیم.
نارسایی پوست به حالتی گفته می شود که بافت زیر جلدی و پوست به صورت حاد و سریع به دلیل کاهش جریان خون دچار نکروز می شوند. در این حالت کل پوست در برابر فشارها و آسیب های فیزیکی و شیمیایی بسیار شکننده و آسیب پذیرمی شود.
نارسایی پوست امکان دارد در هرجایی از بدن خود را نشان دهد، ولی روشن است که این تظاهرات روی برجستگی های استخوانی بیشتر اتفاق می افتد.
یکی از علائم نارسایی پوست در واقع ایجاد زخم های بستر پایانی است (terminal pressure wounds).
یکی از اولین توصیف ها از زخم های بستر پایانی زندگی، توسط کندی در سال 1989 میلادی انجام شده است. کندی متوجه شد که بیماران حدود 6 هفته قبل از مردن، دچار یک زخم بستر در ناحیه ساکروم میشوند. ناحیه ای که اغلب به اشکال شبیه گلابی یا نعل اسب و یا پروانه بود.
چنین زخمی به رنگ های قرمز، زرد یا سیاه بوده و به صورت ناگهانی ایجاد شده و با سرعت زیادی بدتر می شود. عده ای دیگر حتی گزارش هایی مبنی بر بروز زخم بسترهای مشابه در دو هفته پایانی زندگی هم داشته اند.
غربالگری بیماران از نظر خطر ایجاد زخم بستر:
همان طور که قبلاً توضیح داده شد، درمان زخم بستر دشوار و هزینه بر بوده و بدیهی است که جلوگیری از ایجاد آن بهترین راهکار می باشد. ولی با توجه به اینکه اقدامات پیشگیرانه برای زخم بستر هم مستلزم صرف وقت و کار با حوصله و دقت زیادی توسط پرسنل است؛ باید بتوان افراد نیازمند به دریافت خدمات پیشگیری از زخم بستر را به صورت دقیق شناسایی کرد.
این کار نیازمند غربالگری تمامی بیماران است؛ تا افرادی را که به دلیل خطر بیشتر ایجاد زخم بستر، نیازمند بررسی بیشتر و دریافت خدمات و اقدامات پیشگیرانه هستند را بتوانیم بشناسیم.
به همین دلیل جدول و معیارهایی برای غربالگری و ارزیابی دقیق ریسک زخم بستر، طراحی و تدوین کرده اند؛ که یک درمانگر زخم و همچنین پرستاران و پزشکان باید به خوبی با همه آن ها و حداقل با مشهورترین و پرکاربردترین آن ها آشنا باشند.
ریسک فاکتورهای ایجاد زخم بستر:
ریسک فاکتورهای ایجاد زخم بستر بطورکلی شامل دو گروه زیر است:
- عواملی که باعث افزایش فشار بر پوست می شوند.
- عواملی که مقاومت پوست در برابر فشار وارده را کم می کنند.
در شکل 17/9 با چهارچوب نظریه بردن و برگشتورم braden – bergstorm در خصوص زخم بستر آشنا می شوید:
بی حرکتی، کم شدن فعالیت و فقدان عملکرد اعصاب حسی موجب بیشتر شدن فشار وارده به بیمار خوابیده در بستر می شود. عوامل خارجی (کشش، اصطکاک، رطوبت) و عوامل داخلی (تغذیه نامناسب، سن بالا، پایین بودن فشار خون شریانچه های پوستی) موجب کاهش مقاومت پوست می شوند.
عوامل متعدد دیگری هم دخیل هستند: بیماریهای همراه، استرسهای روانی و احساسی، دما، مصرف سیگار، جریان مایع بینابینی
هر بیماری که موجب کاهش حرکت و ناتوانی در حرکت کردن و اختلال حسی گردد؛ مثل آسیب نخاع، دمانس، پارکینسون، نارسایی شدید قلبی یا ریوی، موجب افزایش خطر ایجاد زخم بستر می شود.
فقدان حرکت در عضلات یا اختلال در حرکت کردن، به هر نوعی بهترین ریسک فاکتور ایجاد زخم بستر است. بررسی ها نشان داده ۹۰٪ از افرادی که در طول خواب شبانه حرکت خود بخودی آن ها کمتر از۲۰ حرکت باشد؛ دچار زخم بستر می شوند.
در حالی که افرادی که بیش از ۵۰ بار در طول شب حرکت خود بخودی دارند، هرگز زخم بستر نمیگیرند. از طرفی فعالیت حرکتی به حالتی اطلاق می شود، که بیمار بتواند خودش از جایش بلند شده و کارهای روزمره اش را انجام بدهد.
افرادی که قادر به بلند شدن از تخت خواب یا صندلی نیستند؛ و در واقع در اصطلاح علمی تحرک ندارند، بسیار در معرض زخم بستر هستند. کاهش سطح فعالیت افراد مخصوصاً در سنین بالای ۶۵ سالگی علامت مهمی از وخامت حال بیماران است.
فقدان عملکرد حسی هم به وضوح عامل خطرآفرین مهمی در ایجاد زخم بستر محسوب می شود؛ چرا که وقتی سیستم عصبی فردی سالم باشد، تداوم وارد آمدن فشار به هر قسمت از بدن باعث ایجاد درد و احساس ناراحتی می شود؛ به دنبال آن فرد وضعیت نشستن و خوابیدن خود را تغییر می دهد و در واقع جلوی ادامه ی وارد آمدن فشار و ایجاد آسیب را می گیرد. از طرفی وقتی اعصاب عضلات کار نکند، بافت عضلانی در برابر فشار و تغییر شکل بسیار آسیب پذیرتر می شود.
نیروهای کششی وارد بر پوست که در واقع حاصل تعامل بین اصطکاک و جاذبه هستند هم از عوامل ایجاد کننده زخم بستر به حساب می آیند. در واقع برخلاف نیروهای حاصل از فشار که به صورت عمودی وارد می شوند، نیرو های حاصل از تعامل وزن و اصطکاک به صورت افقی پوست را میکشند؛ و موجب تغییر شکل در عروق خونی عمقی شده و جریان خون را در آنها کند و متوقف می کنند.
برای توضیح بیشتر به شکل 18/9 توجه کنید.
در واقع قبلاً هم توضیح داده شده که ایجاد اشر در زخم بستر حاصل این نیروهای کششی است . نقش رطوبت زیاد را هم نباید فراموش کرد. افزایش رطوبت باعث کاهش چربی موجود در لایه های سطحی پوست می شود؛ که به این ترتیب از مقاومت پوست کاسته شده و پوست شکننده می شود.
رطوبت دائمی باعث لیچ افتادن پوست شده و در صورت کوچکترین اصطکاک با پوست ماسره، اپیدرم آزرده می شود و شرایط برای تشدید شدن آسیب های پوستی عمقی تر آسانتر می گردد. عامل رطوبت زیاد می تواند ترشحات زخم، تعریق، بی اختیاری ادرار یا مدفوع باشد.
از عوامل درونی یا ذاتی موثر بر ایجاد زخم می توان به تغذیه نامناسب اشاره کرد. در واقع مقادیر پایین آلبومین خون با ایجاد میزان بیشتری از زخم بستر در بیماران همراه است.
عامل خطر زای درونی دیگر سن است. به دلایل متعدد افراد دارای سن بالای ۷۰ سال بیشتر در معرض ایجاد زخم بستر هستند. همین طور کاهش اکسیژن رسانی و جریان خون به پوست عامل درونی مهمی است که در افراد بستری در بخش های ویژه این مشکل شایع تر دیده می شود.
نارسایی قلبی، درمان با داروهایی مثل نوراپی نفرین، دیابت، آکرواسکروز وسیع و شوک به هر دلیلی از علل شایع کاهش خون رسانی به پوست است؛ بنابراین با توجه به توضیحاتی که تاکنون داده شد، از موارد زیر می توان جهت غربالگری بیماران استفاده کرد.
وجود هر کدام از شرایط زیر بیانگر این است فرد نیازمند یک بررسی کامل از نظر خطر ایجاد زخم بستر می باشد. پس از بررسی کامل، نحوه مقابله با خطرات و ریسک فاکتورهای پیدا شده را می توان به آسانی توضیح داد.
موارد غربالگری زخم بستر:
- سن بیمار بالای ۷۵
- عدم توانایی نشستن و برخاستن و راه رفتن بدون کمک دیگران
- افرادی که از خانه سالمندان به بیمارستان ارجاع می شوند
- افراد بستری در بخش های ویژه
- افراد بالای ۶۵ سال که قرار است تحت عمل جراحی با زمان جراحی بیش از ۴ ساعت قرار بگیرند.
- افرادی که حین انجام جراحی افت فشار خون پیدا می کنند.
- بیماران پیوندی و افرادی که قرار است تحت درمان رادیوتراپی و شیمی درمانی قرار گیرند.
- افراد با ضایع نخاعی
- افراد با کاهش سطح هوشیاری، دمانس و پارکینسون
- افرادی که انتقال آن ها به بیمارستان بیش از یک ساعت طول کشیده است.
- افراد دارای سابقه زخم بستر
روش های بررسی کامل خطر زخم بستر (Risk asseessmeut tools)
چندین مقیاس مختلف برای ارزیابی ریسک ایجاد زخم بستر و کمک به جلوگیری از ایجاد زخم بستر در مراکز درمانی مورد استفاده قرار می گیرد؛ که شایع ترین آن ها مقیاس نورتون و مقیاس بردن است.
البته برای اطفال از مقیاس Qبردن استفاده می شود و با توجه به شرایط خاص بیماران بستری در بخش های ویژه از یک مقیاس متمم بردن برای ارزیابی این دسته از بیماران استفاده می کنند.
برای آشنایی دقیق شما با این مقیاس ها در صفحات بعد به توصیف آنها پرداخته ایم. هر چه نمره اخذ شده بیشتر باشد، ریسک ایجاد زخم کمتر است و برعکس.
scale (مقیاس نورتون):
شامل ۵ قسمت است که در هر قسمت به بیمار از ۱ تا ۴ نمره داده می شود و مجموعاً به هر بیمار نمره ای بین ۵ الی ۲۰ تعلق می گیرد. این ۵ قسمت شامل بی اختیاری، وضعیت هوشیاری، شرایط فیزیکی، وضعیت تحرک و توان حرکت است.
مقیاس بردن:
این مقیاس شامل ۶ قسمت زیر است:
۱-میزان درک حسی
۲-رطوبت
3-تحرک
4-توان حرکتی
5-تغذیه
6-کشش و اصطکاک
پروتکل بررسی افراد مقیم Resident Assessment protocol (RAP)
جهت بررسی افراد در خانه سالمندان است.
جدول ¾ تعیین روش جلوگیری از ایجاد زخم بر اساس بررسی عوامل خطرزا
روش های جلوگیری از ایجاد زخم بستر:
این روش ها شامل اقداماتی است که اولاً از میزان فشارهای وارده به پوست جلوگیری کرده و یا آن ها را کم کند؛ ثانیاً مراقب یکپارچگی پوست باشد و مقاومت پوست را تقویت نماید. ثالثاً شرایط تغذیه ای بیمار را بهبود ببخشد.
کاهش فشارهای وارده به پوست:
کاهش فشار به دو روش انجام می شود:
- آموزش به مراقب بیمار جهت تغییر وضعیت منظم وی
- استفاده از سطوح اتکای مخصوص توزیع یکنواخت وزن (هم در صندلی هم در تخت خواب)
روش های کمی دیگر شامل افزایش توان حرکتی بیمار، افزایش تعداد حرکات بیمار، کاهش اصطکاک و نیروهای کششی وارد شونده به پوست بیمار است.
۱-تغییر وضعیت منظم بیمار
معمولاً لزوم تغییر وضعیت کلی بدن بیمار بسته به شرایط فیزیکی او و وابسته، به شرایط متعدد دیگر است؛ ولی بطور معمول وضعیت کل بدن هر ۲ الی ۴ ساعت باید تغییر کند. متکاهای نرم بیمار هم که در برجستگی های استخوانی و یا بین پاها و زانوها قرار داده می شود هر ۴ الی ۶ ساعت باید عوض شود.
ولی در افراد با ضایعه نخاعی، که مشکلات بستر عروقی میکروواسکولر در آن ها خیلی شایع است؛ و همین طور در افراد دیابتی، تغییر وضعیت باید خیلی زودتر انجام شود.
بهترین وضعیت خواباندن بیماران بی حرکت بر روی تخت، وضعیت خوابیده به پهلو و بالاتنه در وضعیت ۳۰ درجه و کمک گرفتن از متکاهای نرم و انعطاف پذیر است که می توانید آن را در شکل زیر مشاهده کنید.
بدیهی است این وضعیت باید متناوباً به حالت طاق باز و همین طور حالت دمر (در صورتی که بیمار تحمل این وضعیت را داشته باشد) و خوابیده به پهلوی مقابل تغییر نماید.
شکل 19/9
بالا بردن سر تخت بیش از ۳۰ درجه از سطح افق، موجب افزایش فشار به محل تکیه گاه بیمار ( ساکروم یا تروکانتر) می شود؛ از طرفی موجب سر خوردن بیمار به سمت پای تخت شده و با افزایش نیروهای کششی اصطکاک خطر ایجاد زخم را بیشتر می کند.
تغییر وضعیت های منظم در مورد افرادی که از صندلی چرخدار استفاده می کنند هم ضروری می باشد. در افرادی که به تازگی جراحی شده یا زخم بستر آن ها خوب شده؛ عاقلانه است که نشستن در صندلی را حداکثر ۲ ساعت محدود کنیم و تغییر وضعیت را هر یک ساعت یکبار انجام دهند.
افراد قطع نخاعی که از صندلی چرخدار برای فعالیت های روزانه بهره می برند ولی در بالا تنه خود قدرت لازم را دارند باید آموزش ببینند که هر ۱۵ دقیقه خود را از روی صندلی بلند نمایند.
زاویه تکیه گاه صندلی را تغییر دهند و به چپ یا راست صندلی تکیه کرده و لم دهند؛ تا به این ترتیب بافت های ناحیه کپل ها و زیر برجستگیهای استخوانی جریان خون مناسبی پیدا کنند. این مهمترین نکته برای جلوگیری از زخم است.
۲-استفاده از سطوح توزیع فشار
سطوح ویژه توزیع فشار ۲ دسته هستند:
آن هایی که به کمک انرژی الکتریکی کار می کنند و ضمن بکارگیری سطوح و مواد خاص حرکت هم می کنند؛ و آنهایی که از هیچ نوع نیرویی جهت تولید حرکت استفاده نمی کنند.
ولی در هر صورت در همه ی آن ها از آب، هوا یا فوم های با کیفیت خاص جهت بیشتر کردن سطح مقطع فشار وارد، از طرف بدن به تکیه گاهی که در آن قرار گرفته استفاده می شود.
در انواع برقی، تشک از حفره های متعددی درست شده است، که به نوبت باد شده و فشار هوای آن ها کم و زیاد می شود. برای اینکه این تغییر فشار موثر واقع شود قطر این حفره ها باید از ۱۰cm بیشتر باشد.
در خصوص اینگونه سطوح توزیع فشار، تجمع گرما و ایجاد تعریق زیاد و رطوبت بیش از حد از اشکالات عمده است که در تمام انواع آن ها دیده می شود.
بکارگیری تشک مواج در بیمارستانها و بخش های ویژه موجب کاهش میزان بروز زخم بستر شده است؛ ولی باید به خاطر سپرد که تغییر وضعیت بدنی بیماران بستری مهمترین عامل جلوگیری از زخم بستر می باشد؛ بکارگیری تشک مواج و سطوح توزیع کننده فشار بدون تغییر پوزیشن در جلوگیری از زخم بستر بی فایده است.
با تمام این ها افرادی که دائماً بر روی صندلی هستند و توان حرکت ندارند حتماً باید از این نوع سطوح توزیع فشار استفاده کنند.
علاوه بر اقدامات لازم برای کاهش فشار وارده بر پوست باید همواره دقت شود مواردی که موجب تقویت مقاومت پوست بیمار می شود از قلم نیافتد. یعنی مواردی همچون:
- بهبود وضعیت تغذیه
- اصلاح سطح آلبومین سرم
- تغذیه مناسب
- دمای مناسب اتاق
- درمان دقیق بیماری های همراه
ولی متاسفانه باید گفت که تقریباً در تمام نقاط دنیا هنوز اهمیت زخم بستر همیشه دست کم گرفته می شود.
در اغلب موارد وجود تعداد محدود پرستاران، کمک پرستاران و مراقبان بیمار باعث میگردد که تغییر وضعیت قرار گرفتن بدن بیماران در زمان مناسب انجام نشود یا حداقل در طول مدت زمان بستری بیمار اهمیت انجام آن به تدریج رنگ می بازد.
در نتیجه برای اینکه هدف کاستن از بروز و شیوع زخم بستر در مراکز درمانی دست یافتنی باشد؛ باید بطور منظم و دوره ای برنامه های آموزشی برای پرسنل درمانی و کمک پرستاران و مراقبان بیماران پرخطر تدارک دیده شود.
به طوری که یک کارگر ویژه به صورت مداوم میزان شیوع و بروز زخم بستر را در مرکز پیگیری نماید.
آیا شما نیز به دنبال درمان زخم بستر دیابتی هستید؟ آیا از زخم بستر خود رنج برده و به دنبال راه قطعی درمان و ترمیم و کاهش درد خود یا عزیزانتان میگردید؟ لازم به ذکر است که درمان زخم بستر دیابتی نیاز به رویکردهای چندگانه دارد. برای انتخاب بهترین روش درمان، نیاز به ارزیابی دقیق و شناخت علل و ویژگیهای زخم دارید. در ادامه، چندین روش متداول در درمان زخم بستر در افراد دیابتی توضیح داده شده است، با ما همراه باشید.
روشهای درمان زخم بستر دیابتی
- مراقبت از پوست و پیشگیری: اهمیت بالقوهی پیشگیری از زخم بستر دیابتی بسیار زیاد است. برای این منظور، باید پوست را به دقت نظارت کرده و از آسیبهای احتمالی جلوگیری کرد. استفاده از محافظتکنندهها مثل پدهای فشار تحملی (بسترهای خاص) و تغییر مکرر وضعیت بدن در تخت نیز موثر است.2. کنترل گلوکز خون: کنترل مستمر و منظم گلوکز خون از اهمیت بسیاری برخوردار است. افزایش قند خون ممکن است یکی از عوامل ایجاد زخم باشد. سعی در کنترل قند خون به کمک داروها، رژیم غذایی و تمرین فیزیکی، دارای اهمیت زیادی است.3. بهرهگیری از ترمیم زخمها: برای زخم بستر دیابتی که شکل گرفته، ترمیم با استفاده از روشهای ترمیمی مانند ترمیم تخصصی یا سوزنزدن زخم انجام میشود. این روشها به تخریب بافت مرده و ترمیم بافتهای سالم کمک میکنند.
4. استفاده از پمادها و داروها: برخی از موارد زخم بستر در افراد دیابتی نیاز به درمان دارویی دارند. مصرف پمادهای ضدعفونیکننده و ترمیمدهنده، به عنوان مثال پماد عسل، ممکن است مفید باشد.
5. جراحی: در مواردی که زخم بستر در افراد دیابتی بسیار عمیق یا پیچیده باشد، ممکن است نیاز به جراحی داشته باشید. جراحی میتواند با تخریب بافتهای مرده و ترمیم بافتهای سالم انجام شود.
برای زخم بستر دیابتی هر درمان باید بر اساس وضعیت فرد و مشکلات او تنظیم شود. برای انتخاب بهترین روش درمان زخم بستر دیابتی ، تیم پزشکی باید به دقت ارزیابی کند و برنامهی درمانی مناسب را تعیین کند. همچنین، توجه به عوامل اصلی مانند کنترل قند خون و پیشگیری از تشدید زخمها نیز بسیار مهم است.
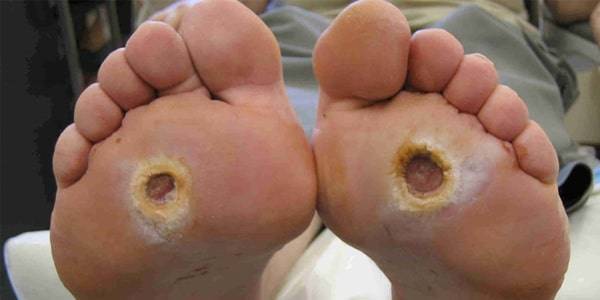
عوامل مهم در ایجاد زخم بستر دیابتی
افزایش سطح قند خون در دیابت میتواند به طور طبیعی به عوارض جدی ایجاد شده توسط آسیب به عروق و اعصاب، منجر شود. این عارضه به ویژه در افراد دیابتی با مدت زمان بیشتری از دیابت مشاهده میشود. در ادامه، عوامل مهمی که در این فرآیند نقش دارند، شرح داده میشوند:
1. آسیب به عروق خونی (واسکلر پاتی): دیابت میتواند به واسطهی افزایش سطوح گلوکز در خون و التهابات عروق، به آسیب دیابتی به عروق (واسکلر پاتی) منجر شود. این عارضه باعث تضییع عروق خونی میشود که نقل و انتقال خون به بافتها را کاهش میدهد. به خصوص در دستها، پاها و اندامها، کاهش جریان خون میتواند زمان ترمیم زخمها و بریدگیها را طولانیتر و دشوارتر کند.
2. بیماری شریانی محیطی (PAD): دیابت و PAD با یکدیگر مرتبط هستند. PAD به معنای کاهش جریان خون در شریانهای محیطی بدن به ویژه در پاها است. این وضعیت میتواند به افزایش زخمها و عفونتهای پا منجر شود. افراد دیابتی به طور خاص باید در ارزیابی و درمان PAD مورد توجه قرار گیرند.
3. تخریب عصبی (نوروپاتی): دیابت میتواند تخریب عصبی را تشدید کند که احساس درد و تغییرات در حساسیت پوست را به دنبال دارد. این وضعیت میتواند باعث تاخیر در شناخت زخمها و عفونتها شود. افراد دیابتی باید به نوروپاتی توجه داشته باشند و در صورت وجود علائم به پزشک مراجعه کنند.
در کل، مدیریت دقیق قند خون، مراقبت از پوست، ارتقاء سلامتی عروق و تشخیص زودرس علائم تخریب عصبی برای افراد دیابتی و جلوگیری از زخم بستر دیابتی از اهمیت بسیاری برخوردار است تا بهبودی و پیشگیری از آسیبهای جدی مرتبط با زخم و عفونت فراهم آورده شود.
خطرات زخم بستر دیابتی
زخمها از نظر پزشکی تا حدودی آسیب به بافت پوستی و بافت زیرین آن را ایجاد میکنند. انواع زخم بستر دیابتی ممکن است از انواع و اندازهها، مختلف باشند. اگرچه بسیاری از زخمها به تنهایی به طور طبیعی ترمیم میشوند، اما در برخی موارد میتوانند به عوارض جدی منجر شوند. در زیر توضیحاتی در مورد خطرات زخم بستر در افراد دیابتی و نیز راههای پیشگیری و درمان آنها آورده شده است:
1. خطر عفونت: یکی از اصلیترین خطرات زخم بستر دیابتی، عفونت است. زمانی که در بافت پوستی اختلالی ایجاد میشود، باکتریها به راحتی میتوانند وارد شوند و عفونت ایجاد کنند. اگر زخم عفونی شود، میتواند به سایر بخشهای بدن منتقل شده و عوارض جدی ایجاد کند.
2. قانقاریا: قانقاریا یک عارضهی خطرناک است که معمولاً در بافت عضلانی و یا زیر پوستی شکل میگیرد. این عارضه باعث مرگ بافت میشود و نیاز به درمان جراحی فوری دارد.
3. پیشگیری از زخمها: اهمیت پیشگیری از زخمها بسیار زیاد است. این امر شامل مراقبت دقیق از پوست، استفاده از محافظتکنندهها مانند بسترهای فشارتحملی در مواردی مثل زخم بستر و تغییر مکرر وضعیت بدن در تخت میشود.
4. درمان زخمها: درمان زخمها بستگی به نوع و شدت زخم دارد. این درمان ممکن است شامل استفاده از پمادها و داروها، ترمیم تخصصی یا در موارد خاص جراحی باشد.
5. پیگیری مراقبتی: برای زخمهای بزرگتر یا زخمهایی که به طور مداوم به درمان نیاز دارند، پیگیری مراقبتی توسط تیم پزشکی بسیار مهم است تا روند بهبودی را کنترل کرده و عوارض جدی را پیشگیری کند.
در مجموع، زخم بستر در افراد دیابتی نیازمند مراقبت دقیق و توجه به علائم و علت آنها هستند. اگر زخمی را مشاهده میکنید که به تدریج بزرگتر میشود یا علائم عفونت اطراف زخم را مشاهده میکنید، به افراد متخصص مراجعه کنید تا پیشگیری و درمان مناسب انجام شود.
زخم بستر دیابتی به عنوان یک عارضهی جدی در افراد دیابتی شناخته میشود. این نوع زخمها بر اثر فشار طولانی مدت بر روی بخشهای خاصی از بدن، معمولاً در افرادی با علت بیماری، ناتوانی یا بستری شدن مداوم، ایجاد میشوند. در افراد دیابتی، این خطر به دلیل تغییرات در ترشح گلوکز خون و آسیب به عروق و اعصاب افزایش مییابد.
اقدامات مهم در درمان زخم بستر دیابتی
درمان زخم بستر دیابتی بسیار حیاتی است. به طور کلی، این اقدامات ممکن است شامل موارد زیر باشد:
1. تخمین خطر: ابتدا پزشک باید خطر ایجاد زخم بستر دیابتی ارزیابی کند. این تخمین بر اساس عواملی مانند مدت زمان دیابت، کنترل قند خون، حرکت و فعالیت بدنی، وضعیت عروقی و عصبی، وضعیت پوست و توانایی مراقبت از پوست انجام میشود.
2. پیشگیری: اگر افراد دیابتی در معرض خطر زخم بستر هستند، پیشگیری بسیار مهم است. این مرحله شامل استفاده از بسترهای فشار تحملی، تغییر مکرر وضعیت بدن، مراقبت دقیق از پوست و کنترل دقیق قند خون میشود.
3. درمان زخم: اگر زخم بستر ایجاد شده است، پزشک ممکن است به تکنیکی به نام دبریدمان اشاره کند. این تکنیک شامل برش و تخلیه بافت آسیب دیده و تمیز کردن منطقه زخم میشود. سپس درمانهای مناسب شامل تغییر بنداژ، استفاده از پمادها و داروهای ضد عفونی و مراقبتهای پوستی انجام میشود.
4. مراقبت پس از درمان: پس از درمان زخم، مراقبتهای مداوم و پیگیری توسط پزشک بسیار مهم است تا از عود زخم و عوارض جدیتر پیشگیری شود.
به طور کلی، پیشگیری، تشخیص زودرس و درمان موثر زخم بستر دیابتی باعث بهبود سلامت پوست و کاهش خطرات مرتبط با آن میشود.

مراقبت از زخمها در افراد دیابتی
پاک کردن و مراقبت از زخمها از اهمیت بسیاری برخوردار است تا بهبودی بهتر محقق شود و از عوارض جدیتر جلوگیری شود. در اینجا توضیحاتی در مورد روشهای صحیح پاک کردن زخمها آورده شده است:
1. استفاده از آب و صابون: برای پاک کردن زخمها، از آب و صابون ملایم استفاده کنید. آب گرم و صابون بیعطر و بدون مواد تحریککننده مناسباند. قبل از هر پاکسازی، دستهای خود را با دقت بشویید تا عوامل خارجی به زخم منتقل نشوند.
2. پرهیز از پراکسید هیدروژن: استفاده از پراکسید هیدروژن (هیدروژن پراکساید) برای پاک کردن زخم توصیه نمیشود. این ماده ممکن است بافتهای زخم را تحریک کند و بهبودی را کاهش دهد.
3. خیس کردن زخم: اغلب توصیه نمیشود که زخم را خیس کنید یا به مدت طولانی در آب قرار دهید. این عمل ممکن است بافتهای زخم را نرمتر کند و بهبودی را کاهش دهد. به جای اینکه زخم را خیس کنید، میتوانید از یک پارچه نرم و تمیز برای خشک کردن آرام و بدون فشار استفاده کنید.
4. مراقبت مکرر: زخمها نیاز به مراقبت مکرر دارند. بستر و باندها را به منظور جلوگیری از عفونت تغییر دهید و پوست اطراف زخم را نظافت کرده و خشک کنید. اگر پزشک شما داروها یا پمادهای خاصی توصیه کرده باشد، دستورات او را دنبال کنید.
در مجموع، پاک کردن و مراقبت منظم از زخمها مهم است تا زخم سریعتر بهبود یابد و خطر عفونت آن نیز کاهش یابد. همچنین مهم است که توصیههای پزشک خود را رعایت کرده و در صورت دیدن هرگونه علامت نامعمول یا افزایش علائم زخم، به پزشک مراجعه کنید.

استفاده از پمادها و بانداژهای مخصوص
بانداژ و مراقبت مناسب از زخمهای دیابتی بسیار مهم هستند. درمان زخمهای دیابتی ممکن است مراحل مختلفی داشته باشد که پزشک با توجه به وضعیت زخم تعیین میکند. اما توصیه به تهویه کردن زخمها برای درمان دیابتی دیگر پذیرفته نمیشود. دلیل این موضوع این است که تحقیقات نشان داده که تهویه زخمها میتواند به عفونت آنها وارد شده و احتمال بهبودی را کاهش دهد.
استفاده از پمادهای مخصوص مانند پماد کیمیا میتواند در درمان زخمهای دیابتی مفید باشد. این پمادها معمولاً دارای خصوصیات ضد عفونی و ترمیمکننده هستند که به بهبود فرآیند التیام زخم کمک میکنند. علاوه بر استفاده از پمادها، تعویض روزانهی پانسمانها نیز از اهمیت بالایی برخوردار است. این عمل به نظافت و مراقبت از زخم کمک میکند و از تجمع عفونت و برودت زخم جلوگیری میکند.
کلام آخر
در کل، درمان زخمهای دیابتی را جدی بگیرید، تا با توصیههای پزشک و مراقبت مداوم بهبودی بهتر و سریعتر حاصل شود و از عوارض محتمل جلوگیری کنید.
درمان زخم بستر و زخم دیابتی با تیم برتر و تخصصی کلینیک زخم دکتر امیر عزتی به راحتی امکان پذیر است، کلینیک زخم دکتر عزتی جایی است که مراقبت از سلامتی شما در اولویت قرار دارد. به ما بپیوندید تا درمانی شایسته را تجربه کنی
زخم بستر مراقبت های خاص خود را می طلبد و امری کاملا تخصصی است. برای پیشگیری از آن توصیه های علم پزشکی را جدی بگیرید.
یکی از این توصیه ها برای بهبود زخم بستر، پانسمان نمودن آن است، و قبل از آن باید محل زخم را با گاز استریل و سرم شستشو تمیز کرده؛ و اطراف آن را خشک نمایید. از چسب و پانسمانی استفاده کنید که حداقل 2 سانتیمتر با لبه های زخم فاصله داشته تا چسبندگی در قسمت سالم پوست به خوبی صورت گیرد. بهترین کار این است که کار پانسمان توسط متخصص زخم و کادر درمانی ماهر انجام شود، تا از پیشرفت عفونت جلوگیری شود.
از دیگر مقالات ما دیدین فرمائید.