تا اینجا توانستیم مروری بر آناتومی و فیزیولوژی پوست و مکانیسم های ترمیم زخم داشته باشیم؛ و همینطور نحوه شناخت و تشخیص مراحل مختلف ترمیم زخم را بررسی کردیم. در ادامه بسیار کامل و جامع درباره بافت نکروزه زخم صحبت میکنیم :
نحوه ایجاد بافت نکروزه زخم
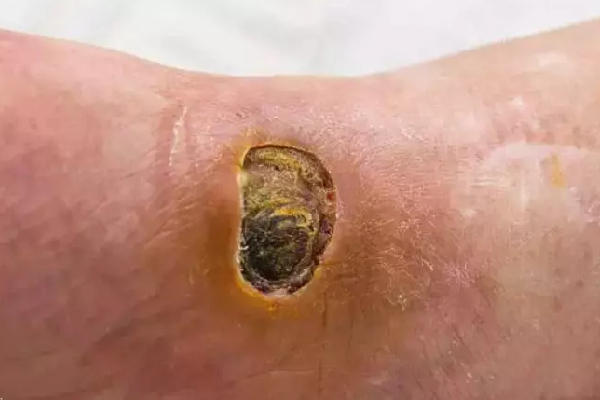
بافت نکروزه زخم، انباشتی از سلول های مرده ای است که از لحظه ایجاد زخم و یا تروما تا زمان ترمیم پوست در اطراف آن تشکیل شده و نمی تواند سیگنالی را به سیستم ایمنی و گلبول های سفید بدن ارسال کند و در نهایت باید توسط دبریدمان این بافت را حذف کرد.
برای مدیریت زخم باید بدانیم مشکلات و موانع ترمیم زخم را چگونه مدیریت و درمان کنیم. در این فصل به بافت های نکروزه زخم می پردازیم و سپس در فصل های دیگر مدیریت ترشحات زخم، مدیریت عفونت زخم، ادم و درد را بررسی خواهیم کرد.
وجود بافت نکروزه روند ترمیم را مهار می کند. بافت مرده و بی جان محیط مناسبی برای رشد میکروب ها نیز هست. از طرفی یک مانع در برابر به هم رسیدن پوست اطراف زخم محسوب می شود؛ و در واقع تا زمانی که بافت مرده و بی جان در محل وجود داشته باشد ترمیم شدن زخم غیر ممکن خواهد بود.
بنابراین برداشتن بافت های مرده از اصول مهم ترمیم زخم است. این اقدام را دبریدمان می نامند. مهمترین اصل در فراهم کردن بستر زخم مناسب برای ترمیم، انجام دبریدمان های مکرر است.
بافت نکروز، میتواند به دلایل مختلفی ایجاد شود:
- آسیب به عروق خونی: آسیب به عروق خونی، میتواند باعث کاهش یا قطع جریان خون در ناحیه زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی شود.
- عفونت: عفونت، میتواند باعث آسیب به بافتهای اطراف زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی و ایجاد بافت نکروز شود.
- تروما: تروما، مانند ضربه یا سوختگی، میتواند باعث آسیب به بافتهای اطراف زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی و ایجاد بافت نکروز شود.
بافت نکروز زخم، میتواند باعث ایجاد بوی بد، درد و تورم در اطراف زخم شود. همچنین، میتواند خطر عفونت زخم را افزایش دهد.
چند نکته برای پیشگیری از ایجاد بافت نکروز زخم:
- مراقبت مناسب از زخم: زخمها را به طور منظم تمیز و پانسمان کنید.
- مراقبت از عروق خونی: از سیگار کشیدن و سایر عواملی که میتوانند جریان خون را کاهش دهند، خودداری کنید.
- درمان سریع عفونتها: عفونتها را به سرعت تشخیص داده و درمان کنید.
اگر متوجه بافت نکروزه زخم خود شدید، باید به پزشک مراجعه کنید. پزشک میتواند علت ایجاد بافت نکروز را تشخیص دهد و درمان مناسب را برای شما تجویز کند. غذیه مناسب برای بافت نکروز زخم، میتواند به بهبود زخم و جلوگیری از عفونت کمک کند.
در درمان یک زخم مزمن چهار اقدام اساسی همواره باید مد نظر درمانگر باشد:
- برداشتن بافت های (tissue) مرده یا ناکارآمد
- درمان التهاب و عفونت (infection)
- مدیریت رطوبت (moistune) زخم
- درمان لبه های (edges) حفره دار یا ناکارآمد یا لبه های تابیده
حروف اول این کلمات که در بالا انگلیسی نوشته شده است به ترتیب به صورت مخففی به نام TIME در می آید که در آن T نمایانگر tissue وI نمایانگر infection Mنمایانگر moisture و E نمایانگر edge می باشد.
دبریدمان در سه مورد از این چهار اندام اصلی نقش دارد:
- برداشتن بافت های از بین رفته و یا ناقص
- درمان عفونت زخم
- درمان لبه های غیرفعال
برای انجام دبریدمان باید بتوانیم بافت های مرده را تشخیص دهیم و روش های مختلف انجام دبریدمان را یاد بگیریم؛ و در نهایت اثر بخشی دبریدمان را بسنجیم که در این فصل به تمام آن ها خواهیم پرداخت.
تغذیه مناسب برای بافت نکروزه زخم:
- دریافت پروتئین کافی: پروتئین، برای ساخت و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 1.2 تا 2 گرم پروتئین به ازای هر کیلوگرم وزن بدن خود مصرف کنند. منابع خوب پروتئین عبارتند از: گوشت، مرغ، ماهی، تخم مرغ، لبنیات، حبوبات و آجیل.
- دریافت ویتامین C کافی: ویتامین C،برای بهبود بافت نکروز زخم بسیار مفید می باسد. افراد مبتلا به زخمهای نکروز، باید روزانه 100 تا 200 میلیگرم ویتامین C مصرف کنند. منابع خوب ویتامین C عبارتند از: مرکبات، توتها، فلفل دلمهای، کلم بروکلی و گوجه فرنگی.
- دریافت ویتامین A کافی: ویتامین A، برای رشد و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 700 تا 900 میکروگرم ویتامین A مصرف کنند. منابع خوب ویتامین A عبارتند از: جگر، هویج، سیب زمینی شیرین، کلم بروکلی و طالبی.
- دریافت آهن کافی: آهن، برای تولید گلبولهای قرمز خون ضروری است. گلبولهای قرمز خون، اکسیژن را به بافتها میرسانند. افراد مبتلا به زخمهای نکروز، باید روزانه 18 میلیگرم آهن مصرف کنند. منابع خوب آهن عبارتند از: گوشت قرمز، مرغ، ماهی، حبوبات، آجیل و دانههای غلات غنی شده با آهن.
- دریافت روی کافی: روی، برای ساخت و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 11 میلیگرم روی مصرف کنند. منابع خوب روی عبارتند از: گوشت قرمز، مرغ، ماهی، حبوبات، آجیل و دانههای غلات غنی شده با روی.
علاوه بر مصرف مواد مغذی ذکر شده در بالا، افراد مبتلا به زخمهای نکروز، باید از مصرف غذاهای پرچرب، پرشکر و پرنمک خودداری کنند. این غذاها میتوانند باعث افزایش التهاب و عفونت شوند.
در اینجا چند نمونه از غذاهای مناسب برای افراد مبتلا به زخم نکروزه زخم آورده شده است:
- صبحانه: تخم مرغ آبپز، بلغور جو دوسر، نان تست با کره بادامزمینی و میوه
- ناهار: سالاد سبزیجات با مرغ یا ماهی، برنج قهوهای با لوبیا و سبزیجات، یا سوپ سبزیجات
- شام: ماهی کبابی با سبزیجات، مرغ سرخ شده با برنج قهوهای، یا عدس پلو
- میان وعدهها: میوه، سبزیجات، آجیل، دانهها، ماست یا پنیر کمچرب
اگر نگران تغذیه خود هستید، با پزشک یا متخصص تغذیه صحبت کنید. آنها میتوانند به شما کمک کنند تا یک رژیم غذایی متعادل و سالم را برای بهبود زخم خود ایجاد کنید.
* اهمیت دبریدمان:
اساس درمان یک زخم مزمن دبریدمان است. دبریدمان به دلایل زیاد، نقشی محوری در درمان بازی می کند.
الف – تحریک ایجاد واکنش بافتی مهارکننده عفونت
ب _ کاهش سیتوکین های التهابی، فیبرونکتین و متالوپروتئینازهایی که در مرحله التهابی مزمن ایجاد می شود.
ج_ پیشبرد تولید DNA و تکثیر تولید سلول های کراتینوسیت که به واسطه التهاب زخم مهار می شوند.
د_ تبدیل فیزیولوژی زخم مزمن به زخم حاد
تمام دستورالعمل های درمانی زخم مزمن امروزه بر انجام یک دبریدمان اولیه برای برداشتن بافت نکروزه و دبریدمان های سریال بعدی برای حفظ آمادگی زخم جهت ترمیم تاکید می کنند.
با این حال ارزش و اثربخشی دبریدمان های سریال به عوامل متعددی از جمله شرایط بیمار و علائم مشاهده شده در درمان زخم بستگی دارد.
در واقع پس از انجام یک دبریدمان کامل اولیه و برداشتن یک حاشیه 2تا 3 میلیمتر از اطراف زخم و رسیدن به بافت زنده سالم و خونریزی دهنده، انجام دبریدمان های سریال بعدی نیازمند بررسی شرایط و در نظر گرفتن اثر بخشی و هزینه است.
بیشتر زخم های دیابتی و زخم های وریدی تا 20 هفته بهبود می یابند ولی با انجام دبریدمان های مکرر سرعت بهبودی افزایش خواهد یافت.
* تشخیص بافت هایی که نیازمند دبریدمان هستند:
در ابتدا بافت نکروزه زخم به رنگ خاکستری یا سفید در می آید. ایسکمی بافتی زمانی که طولانی شود، ممکن است موجب نکروز بافت های زیرین پوست شده و یک رنگ خاکستری یا کبود در ناحیه ایجاد نماید.
به تدریج که نکروز پیشرفت می کند رنگ ناحیه به صورت قهوه ای و یا زرد درآمده و در نهایت به رنگ سیاه بدل می شود.
قوام بافت نکروزه زخم هم از حالت نرم، رشته ای و نازک تا حالت سفت، چسبنده و ضخیم متغیر می باشد. قوام بافتی وابسته به مقدار هیدراسیون آن بوده و مستقیماً تحت تاثیر مدت زمانی است که بافت ایسکمی کشیده است.
در ابتدا بافت نکروزه زخم ممکن است حالت موکوئید، مخاطی و نرم داشته و محتوای آب آن زیاد باشد. پس از آن همانطور که خشک تر می شود یک حالت رشته ای پدید می آید یعنی بعضی قسمت ها قوام سفتی دارند و بعضی قسمت ها همچنان نرم هستند.
در نهایت وقتی بافت نکروزه در معرض هوا قرار می گیرد کاملاً خشک شده و حالت چرم مانند و سفت پیدا می کند؛ بنابراین بافت های نکروزه را می توان به این ترتیب نامگذاری کرد:
- اسلاف: دبریهای فیبرینی زرد یا قهوه ای رنگ در سطح زخم که محتوای آب متوسط تا زیادی دارند؛ اغلب در سطح زخم ها هستند و میزان چسبندگی آن ها به بافت زیرین در حد کم یا متوسط است.
- اسر ( eschar): بافت نکروزه سیاه رنگ یا قهوه ای تیره که امکان دارد نرم یا سخت باشد؛ ولی خیلی محکم به کف زخم می چسبد که بیانگر نکروز تمام ضخامت پوست است. هر چقدر نکروز بافتی عمیق تر بوده و میزان رطوبت بافت کمتر باشد؛ میزان اتصال بافت نکروزه به بستر زخم بیشتر می شود.
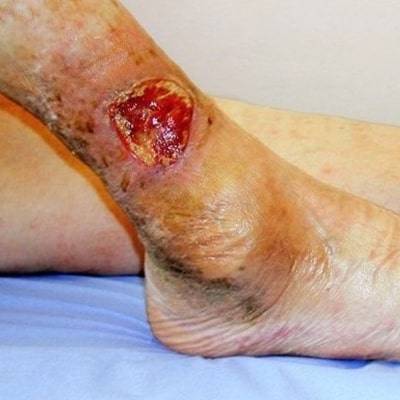
اگر در بافت نکروزه زخم سیاه یا قهوه ای تیره و خشک وجود داشته باشد که اغلب همراه اریتم در حاشیه زخم است؛ احتمال قریب به یقین مشکل خونرسانی وجود دارد. به عنوان یک قانون زخم شریانی و ایسکمیک هرگز نباید دبرید شود تا زمانی که اصلاح وضعیت عروقی انجام گردد.
چرا که بافت های اطراف به اندازه کافی خون رسانی ندارند که بتوانند یک روند ترمیم مناسب را پشتیبانی نمایند؛ و در نتیجه در صورت دبرید کردن چنین زخمی، نتیجه بدتر شدن آن است البته مشروط به این که عفونت زخم مطرح نباشد.
بعد از اصلاح وضعیت عروقی می توان زخم را دبرید کرد؛ البته اگر اصلاح عروقی به واسطه جراحی bypass عروقی انجام شده باشد، بین جراحی عروق و انجام دبریدمان باید 4 الی 8 روز فاصله بیفتد.
اگر اصلاح عروقی به صورت جراحی اندوواسکولر باشد، حداقل 3 الی 4 هفته بین اصلاح عروقی و دبریدمان باید فاصله گذاشته شود. مجدداً تاکید می کنیم که اگر زخم دچار عفونت بوده و نکروز آن خشک نباشد، انجام دبریدمان و برداشتن بافت عفونی باید در اسرع وقت صورت گیرد.
در مورد زخم های زوپاتیک علاوه بر بافت نکروزه در زخم، در حاشیه زخم شاهد هیپرکراتوز نیز هستیم. چنین زخمی اغلب در کف پاها ایجاد می شود. هیپرکراتوز به شکل یک کالوس در حاشیه زخم نمایان شده که باید تا رسیدن به پوست سالم یا پوست خونریزی دهنده برداشته شود.
* مشخصات سلول های فاقد عملکرد و بیوفیلم:
سلول های فاقد عملکرد در لبه و حاشیه زخم ها دیده می شوند (اغلب در 3-2mm لبه زخم ها). اگرچه این سلول ها زنده هستند ولی عملکردی ندارند و باید دبرید شوند.
بیوفیلم در واقع یک لایه از اجتماع میکروب ها است که سطح زخم را می پوشانند؛ و سرعت تکثیر جمعیت آن ها آنقدر زیاد نیست که بتوانند علائم عفونت را ایجاد کنند؛ اما این لایه بیوفیلم مانعی موثر در برابر نفوذ داروهای ضد میکروبی و همین طور مانعی مهم در برابر بهبودی است.
بررسی ها نشان داده که بیوفیلم در 60% از زخم های مزمن وجود دارد؛ بیوفیلم را نمی توان با چشم دید. در واقع یک ماتریکس خارج سلولی است که به بستر زخم می چسبد.
زخم در ظاهر سالم و نرمال است ولی علائم التهاب مختصری در حاشیه ها و لبه های زخم وجود دارد. هاله قرمز اطراف زخم، دیگر علائم عفونت نظیر درد، سفتی، تورم و بوی بد را با خود به همراه ندارد، نمی باشد؛ برای برطرف کردن بیوفیلم باید دبریدمان شارپ یا هیدروسرمی انجام شود.
* دبریدمان:
بافت های نکروزه با انجام دبریدمان برداشته و حذف می شوند. روش های مختلفی برای دبریدمان وجود دارد: مکانیکال، آنزیمی (شیمیایی)، اتولیتیک، شارپ و بیوسرجیکال.
در مورد هر زخمی ممکن است بیش از یک روش استفاده شود.
دبریدمان مکانیکی:
یکی از قدیمی ترین روش های دبریدمان مکانیکی استفاده از گاز مرطوب به خشک است؛ ولی امروزه به دلیل نیاز به تعویض پانسمان مکرر و ایجاد درد، روش محبوبی به حساب نمی آید.
استفاده از فشار سالین، آب یا مواد مشابه جهت برداشتن بافت نکروزه به وسیله سرنگ یا ابزاری که با فشار آب را به سطح زخم بپاشد؛ روش مکانیکال دیگری است که امروزه استفاده می شود.
این روش اگر به وسیله دستگاه های خاص انجام شود به هیدروسرجری هم معروف است. در این روش سالین با فشار زیاد از قسمت دستی دستگاه خارج شده و همزمان دستگاه در یک فاصله کوتاه آن را مکش می کند.
حاصل انجام شدن چنین کاری اثر ونچوری است که به دلیل ایجاد خلاء نسبی، دبریها و بافت های نکروزه را از سطح بافت کنده و وارد دستگاه می کند. مزایای این روش سرعت و سهولت انجام آن است.
البته هیدروسرجری در برطرف کردن آلودگی میکروبی زخم نیز موثر تر از دبریدمان جراحی معمولی می باشد.
یک روش دبریدمان مکانیکال دیگر، دبریدمان با کمک امواج فراصوت است. در این روش از امواج فراصوت با فرکانس نسبتاً پایین 20 الی 100 کیلوهرتز استفاده می شود.
در این روش امواج اوتراسوند از طریق مایع سالین وارد بافت شده، سلول ها را تحریک کرده، باکتری ها را از بین می برند و کاویتاسیون ایجاد می کنند. کاویتاسیون در واقع انجام دبریدمان به واسطه ایجاد حباب های بسیار ریز میکرونی در بافت است.
این روند بسته به فرکانس و شدت موج فراصوت، موجب شل و کنده شدن بافت های نکروزه فیبرینی و از بین رفتن باکتری ها و بیوفیلم می شود. این روش می تواند، مکمل آنتی بیوتیک ها و از بین بردن باکتری های مقاوم به درمان باشد.
از موارد منع استفاده از دبریدمان امواج فراصوت می توان به مسائل زیر اشاره کرد:
- زخم های بدخیم پا (زخم هایی که در حال دریافت پرتودرمانی هستند یا سابقاً پرتودرمانی شده اند)
- اختلالات خونریزی دهنده
- وجود ترومبوفلبیت همزمان
شستشوی زخم هم در واقع یکی از روش های دبریدمان مکانیکی است. فشار آب یا سرم لازم و استاندارد برای این کار 8 الی 12 PSI می باشد. فشار های بیشتر می تواند به بافت سالم آسیب بزند و عفونت های سطحی را به عمق بفرستد.
روی هم رفته زخم ها در هر بار پانسمان باید شستشو شوند. به عنوان یک قاعده کلی، زخم های تمیز و clean را با ملایمت بیشتری باید شستشو داد؛ و زخم های آلوده به دبری را با فشار بیشتر.
البته در کل بکار گرفتن فشار بیشتر از PSI12 اشتباه است. برای این کار استفاده از یک سرنگ 35 میلی لیتری و یک آنژیوکت 19 مناسب خواهد بود. همچنین نوک سوزن باید تقریباً 2 الی 5 سانتی متر با بستر زخم فاصله داشته باشد.
دبریدمان آنزیمی:
در این روش یک محصول حاوی آنزیم (اغلب کلاژناز) را در سطح بافت نکروزه قرار می دهیم تا بتواند بافت را هضم نموده و به تدریج آن را از بستر زخم جدا کند. آنزیم کلاژناز با نام (elase) از مشهورترین این آنزیم ها است و اثرات منفی اندکی روی بافت سالم دارد.
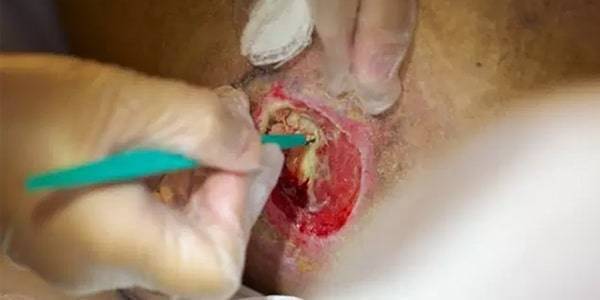
* مزایا و معایب روش دبریدمان آنزیمی:
1- عملکرد اختصاصی: آنزیم ها فقط بافت های نکروزه را از بین می برند.
2- انجام دبریدمان آنزیمی: نیازمند تعویض مکرر پانسمان (مثلاً هر 12 الی 24 ساعت) است و نتیجه خیلی به کندی حاصل می شود.
3- انجام این روش هزینه درمان بافت نکروزه زخم را بالا می برد.
4- این روش را می توان در زخم های عفونت کرده و در بیمارانی که آنتی کواگولان مصرف می کنند بکار برد (چون عملکرد آن اختصاصی است).
5- آنزیم ها روی بافت های نکروزه خشک و دلم ها اثری ندارند و در این موارد باید تمهیدات خاصی قبل از بکار گرفتن آنزیم استفاده شود. ولی در کل استفاده از آنزیم ها برای دبریدمان بافت های نکروزه ضخیم و دلمه های بزرگ چندان موثر نمیباشد.
6- نکته دیگر اینکه اغلب آنزیم ها به وسیله ی فلزات سنگین و PH بالای مواد شوینده ی زخم غیرفعال می شوند؛ لذا در صورت استفاده از دبریدمان آنزیمی باید زخم را با نرمال سالین یا محلول های با PH خنثی شستشو داده و تمیز کرد. بدیهی است در این موارد نباید از بتادین و محصولات نقره استفاده کرد.
7- آنزیم های مختلف را نباید باهم ترکیب نمود.
8- پانسمان های نگهدارندهی مرطوب بهترین پانسمان ثانویه برای دبریدمان آنزیمی هستند.
9- موارد منع استفاده: زخم های تمیز و بدون نکروز، گانگرن خشک، زخم های ایسکمیک
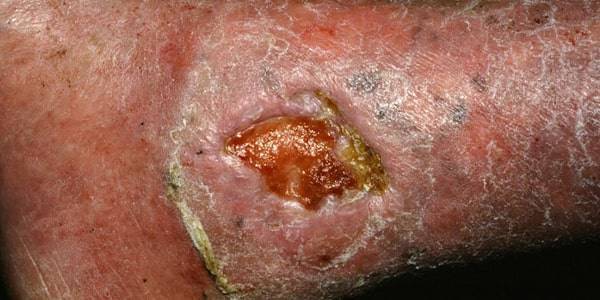
دبریدمان شارپ:
این روش دبریدمان جراحی نیز نامیده می شود و سریع ترین روش در برداشتن بافت های نکروزه است. در حال حاضر روش استاندارد درمان زخم مزمن شامل یک دبریدمان شارپ اولیه بوده که طی آن تمام قسمت های غیر زنده با یک حاشیه 2-1 میلی متری برداشته می شود؛ و دبریدمان های سریال محافظه کارانه تری است که میتوان به روش های مختلفی انجام گیرد.
* مزایا و معایب دبریدمان شارپ برای بافت نکروزه زخم:
مهم ترین مزیت این روش سرعت و موثر بودن چشمگیر آن است و اما معایب این روش:
- انجام دبریدمان شارپ مستلزم وجود فرد آموزش دیده ای است که تجربه کافی در انجام این کار داشته باشد.
- این روش نیازمند بکار گرفتن بی حسی است.
- احتمال بروز خونریزی، کم خونی و آسیب به بافت های زیرین وجود دارد.
ولی در واقع این روش دبریدمان ارجح ترین روش در برداشتن و دبریدمان بافت های نکروزه وسیع و دلمه های ضخیم است؛ و البته اثر درمانی روش شارپ از بقیه روش ها خصوصاً در مورد پای دیابتی و زخم های وریدی بیشتر می باشد.
در این روش باید دقت فراوانی شود که بافت های سالم آسیب نبینند و در کل استفاده از ابزار قابل استریل کردن جراحی نسبت به بکار گرفتن وسایل یک بار مصرف ارجح تر است.
در طی دبریدمان شارپ، فقط بافت هایی را با فورسپس بگیرید که قرار است، برداشته شوند. تیغ های جراحی را مکرراً باید تعویض کنید چون به سرعت کند میشوند. دبریدمان باید تا جایی انجام شود که هیچ بافت مرده و اسلاف، خاکستری، کبود یا قهوه ای رنگی نماند.
استفاده از رنگ متیلن بلو یک روش مناسب است. رنگ متیلن بلو به صورت برگشت ناپذیر به بافت های نکروزه می چسبد و با شستشو پاک نمی شود.
بافت نکروزه مرتباً در زخم مزمن انباشته می شود و با یک نوبت دبریدمان نمی توان انتظار داشت که بافت نکروزه مجدداً پدید نیاید؛ لذا انجام دبریدمان های مکرر از اصول درمان زخم مزمن می باشد.
بدیهی است، فردی که می خواهد دبریدمان جراحی انجام بدهد، باید آگاهی کاملی از آناتومی و تکنیک های استریل و برقراری هموستاز و تکنیک های جراحی داشته باشد.
در صورت انجام دبریدمان هایی که سطح وسیعی را گرفتار کرده، نیاز به زمانی بیشتر از 15 الی 30 دقیقه دارند، بیرون زدن استخوان، تاندون، عروق، بیمار باید به اتاق عمل منتقل شود.
دبریدمان اتولیستیک:
در این روش از مکانیسم درونی بدن برای برداشتن و حذف بافت های نکروزه استفاده می شود. بطوره کلی این روش با شستشوی کامل زخم شروع شده و سپس یک پانسمان نگهدارنده رطوبت می گذارند.
به این ترتیب بافت نکروزه مجدداً دهیدره می شود و در نتیجه آنزیم های موجود در زخم، بافت نکروزه را هضم می کنند. این روش در کنار دبریدمان آنزیمی، مناسب افرادی است که در بخش های مراقبت های طولانی مدت نظیر خانه سالمندان زندگی می کنند.
این کار را به دو روش می توان انجام داد: یکی استفاده از عسل طبی است و دیگری پانسمان مرطوب. عسل طبی باعث کشیده شدن مایع لنفاوی از بافت های زیرین به بستر زخم می شود. این مایع حاوی آنزیم های پروتئاز است و کمک فراوانی به عملکرد دبریدمان زخم می کند.
یک عملکرد دیگر عسل طبی تبدیل پلاسمینوژن به پلاسمین است که باعث تجزیه فیبرین شده و اتصال بافت نکروزه، دلم ها و اسلاف را به کف زخم تضعیف می کند.
پانسمان پلی اکریلات در عوض محتوای رینگر است و در واقع یک شستشوی دائمی روی زخم ایجاد می کند. این پانسمان ها تقریبا در هر نوبت حدود 40% از بافت نکروزه را می توانند حذف نمایند.
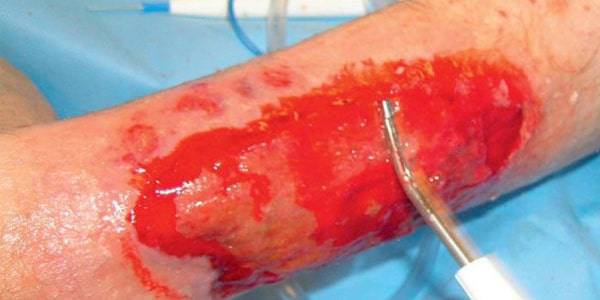
* مزایا و معایب دبریدمان اتولیستیک برای بهبود بافت نکروزه زخم:
1- این نوع پانسمان می تواند نتایج سریعی به بار بیاورد (تغییرات مثبت در عرض یک هفته ایجاد می شود.).
2- عملکرد دبریدمان اتولیستیک انتخابی است و بافت سالم را حفظ می کند.
3- این روش را می توان با روش های دیگر ترکیب کرد و همچنین امکان استفاده از آن به عنوان دبریدمان مداوم وجود دارد.
4- از معایب آن می توان به ایجاد اگزودای زیاد، ظاهر نامطلوب، بوی نامطبوع و افزایش احتمال عفونت اشاره کرد.
5- این نوع دبریدمان را حتماً باید با یکی از انواع پانسمان های نگه دارنده مرطوب بکار گرفت. (پانسمان فیلم شفاف برای نکروز های خشک، پانسمان هیدروکلوئید برای زخم های مرطوب، پانسمان های هیدروژل)
6- این پانسمان ها را می توان هر 3 الی 5 روز عوض کرد ولی باید توجه داشت که هر زمان مایع از پانسمان نشست کرد، باید تعویض شود.
بیوسرجیکال دبریدمان:
دبریدمان بیوسرجیکال یا ماگوت تراپی بکار گرفتن ماگوت های غیر عفونی شده در دبریدمان زخم است. در این روش از لارو مگس لوسیلیا سریکاتا یا فونیسیا سریکاتا استفاده می شود. این لاروها آنزیم های پروتئولیتیک تولید می کنند و پس از تجزیه بافت نکروزه آن را می بلعند.
در این روش لارو ها 1 تا 4 روز در تماس با زخم نگه داشته می شوند. این آنزیم های پروتئولیتیک قابلیت های آنتی میکروبیال هم دارند. در برخی از مطالعات نشان داده شده که لارو درمانی رشد فیبروبلاست ها را نیز تحریک کرده و به تولید بافت گرانوله کمک می کند.
علاوه بر آنزیم های پروتئولیتیک، ماگوتها، سیتوکین ها و فاکتور های رشد نیز ترشح می کنند که اکسیژن رسانی بافت را تقویت می نمایند. در این روش دبریدمان دقیقی انجام می شود و بافت های غیر عفونی و زنده سالم می مانند و هزینه ی انجام آن نیز اندک است.
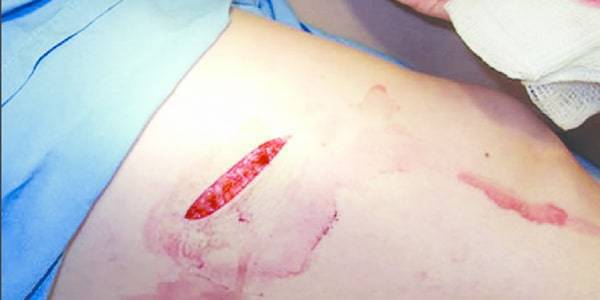
*مزایا و معایب بیوسرجی:
1- از آنجایی که فقط بافت های غیر زنده و عفونی تجزیه می شوند، این روش نیز یک روش انتخابی محسوب می گردد.
2- کاهش میزان جمعیت باکتری ها در زخم
3- اثرات بالقوه تحریک رشد بافتی دارد.
4- در هر جایی قابل دسترسی نمی باشد.
5- سرعت آن نسبت به دبریدمان جراحی معمولی کم است.
6- ایجاد بوی نامطبوع
7- بیوسرجی برای هر زخمی مفید نمی باشد. ماگوتها برای انجام فعالیت خود نیازمند رطوبت و اکسیژن کافی هستند و البته ph زخم هم باید حالت پایداری داشته باشد. در ضمن پانسمان ماگوت ها باید اجازه تبادل هوا را بدهد ولی مانع خروج لاروها از زخم و پانسمان شود.
به عنوان یک نکته پایانی در این فصل مجدداً تاکید می شود که دبریدمان زخم هایی که ایسکمیک یا شریانی هستند، ممنوع است؛ و مطلقاً به هیچ روشی نباید دبرید شوند، مگر اینکه اول مشکل عروقی برطرف شود.
موارد دیگر ممنوعیت انجام دبریدمان به شرح زیر است:
- زخم های شریانی و ایسکمیک که اغلب گانگر کاملاً خشک دارند.
- زخم های واسکولیتی: اگر در تشخیص علت زخم تردیدی وجود داشته باشد قبل از انجام دبریدمان حتماً باید از علت آن مطمئن شد. اگر زخمی که علت آن واسکولیت است دبرید شود، شرایط بدتری رقم خواهد خورد.
- بیمارانی که عفونت اطراف زخم دارند. وجود علائم سلولیت، لنفاژیت، ترومبوفلیت، تب دار بودن بیمار، ناپایدار بودن علائم حیاتی، وجود ترشح چرکی و آبسه هم نشان دهنده آن است که بیمار باید ارجاع شود.
- اگر در یک دوره ی 3 الی 4 هفته ای پیشرفتی در بهبودی زخم دیده نشود، بیمار را باید به یک فرد متخصص ارجاع داد.
- در صورتی که بافت های عمقی مثل استخوان، تاندون و لپگامان در بستر زخم دیده شود، باید بیمار ارجاع شود.
مراقبتهای ویژه پس از درمان بافت نکروز زخم:
- تمیز نگه داشتن زخم: زخم را به طور منظم با آب و صابون تمیز کنید. از استفاده از مواد شوینده خشن یا الکل خودداری کنید.
- پانسمان زخم: زخم را با یک پانسمان استریل بپوشانید. پانسمان زخم در صورت نیلز عوض کنید.
- مراقبت از اطراف زخم: اطراف زخم را تمیز و خشک نگه دارید. از پوشیدن لباسهای تنگ یا تحریککننده خودداری کنید.
- مراقبت از رژیم غذایی: یک رژیم غذایی متعادل و سالم داشته باشید. سعی کنید از سبزیجات و مایعات در رژیم غذایی خود استفاده نمایید.
- حفظ وزن مناسب: حفظ وزن مناسب میتواند به بهبود زخم کمک کند.
- ورزش منظم: ورزش منظم میتواند به بهبود گردش خون و بهبود بافت نکروزه زخم کمک کند.
- استراحت کافی: استراحت کافی برای بهبود بافت نکروزه زخم ضروری است.
در اینجا برخی از نکات اضافی برای مراقبت از زخم پس از درمان بافت نکروز آورده شده است:
- نورمستقیم خورشید به محل زخمتان برخورد نکند.
- از سیگار کشیدن و سایر عواملی که میتوانند جریان خون را کاهش دهند، خودداری کنید.
- در صورت مشاهده علائم عفونت، مانند قرمزی، تورم، درد یا تب، به پزشک مراجعه کنید.
اگر نگران زخم خود هستید، با پزشک یا متخصص پرستاری زخم صحبت کنید. آنها میتوانند به شما کمک کنند تا مراقبتهای مناسب را برای بهبود زخم خود دریافت کنید.
خونریزی داخل بافت نکروزه زخم، میتواند به دلایل مختلفی ایجاد شود:
-
- ضربه به زخم: ضربه به زخم، میتواند باعث آسیب به عروق خونی زیرین شود.
- حرکت زخم: حرکت زخم، میتواند باعث پارگی عروق خونی زیرین شود.
- عفونت زخم: عفونت زخم، میتواند باعث التهاب و آسیب به عروق خونی زیرین شود.
- درمان زخم: برخی از روشهای درمانی زخم، مانند جراحی، میتوانند باعث خونریزی داخل بافت نکروز شوند.
بافت نکروز زخم، بافتی مرده و سیاه رنگ است که در زخم ایجاد میشود. این بافت، به دلیل آسیب به جریان خون در ناحیه زخم، ایجاد میشود.
بافت نکروز، میتواند به دلایل مختلفی ایجاد شود:
- آسیب به عروق خونی: آسیب به عروق خونی، میتواند باعث کاهش یا قطع جریان خون در ناحیه زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی شود.
- عفونت: عفونت، میتواند باعث آسیب به بافتهای اطراف زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی و ایجاد بافت نکروز شود.
- تروما: تروما، مانند ضربه یا سوختگی، میتواند باعث آسیب به بافتهای اطراف زخم شود. این امر میتواند منجر به مرگ سلولهای بافتی و ایجاد بافت نکروز شود.
بافت نکروز زخم، میتواند باعث ایجاد بوی بد، درد و تورم در اطراف زخم شود. همچنین، میتواند خطر عفونت زخم را افزایش دهد.
درمان بافت نکروز زخم، به علت ایجاد آن بستگی دارد. در برخی موارد، ممکن است نیاز به جراحی برای برداشتن بافت نکروز باشد. در سایر موارد، ممکن است بتوان با استفاده از آنتیبیوتیکها و سایر داروها، عفونت را درمان کرد و اجازه داد تا بافت نکروز به طور طبیعی از بین برود.
چند نکته برای پیشگیری از ایجاد بافت نکروز زخم:
- مراقبت مناسب از زخم: زخمها را به طور منظم تمیز و پانسمان کنید.
- مراقبت از عروق خونی: از سیگار کشیدن و سایر عواملی که میتوانند جریان خون را کاهش دهند، خودداری کنید.
- درمان سریع عفونتها: عفونتها را به سرعت تشخیص داده و درمان کنید.
اگر متوجه بافت نکروز زخم خود شدید، باید به پزشک مراجعه کنید. پزشک میتواند علت ایجاد بافت نکروز را تشخیص دهد و درمان مناسب را برای شما تجویز کند. غذیه مناسب برای بافت نکروز زخم، میتواند به بهبود زخم و جلوگیری از عفونت کمک کند.
تغذیه مناسب برای بافت نکروز زخم:
- دریافت پروتئین کافی: پروتئین، برای ساخت و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 1.2 تا 2 گرم پروتئین به ازای هر کیلوگرم وزن بدن خود مصرف کنند. منابع خوب پروتئین عبارتند از: گوشت، مرغ، ماهی، تخم مرغ، لبنیات، حبوبات و آجیل.
- دریافت ویتامین C کافی: ویتامین C،برای بهبود بافت نکروز زخم بسیار مفید می باسد. افراد مبتلا به زخمهای نکروز، باید روزانه 100 تا 200 میلیگرم ویتامین C مصرف کنند. منابع خوب ویتامین C عبارتند از: مرکبات، توتها، فلفل دلمهای، کلم بروکلی و گوجه فرنگی.
- دریافت ویتامین A کافی: ویتامین A، برای رشد و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 700 تا 900 میکروگرم ویتامین A مصرف کنند. منابع خوب ویتامین A عبارتند از: جگر، هویج، سیب زمینی شیرین، کلم بروکلی و طالبی.
- دریافت آهن کافی: آهن، برای تولید گلبولهای قرمز خون ضروری است. گلبولهای قرمز خون، اکسیژن را به بافتها میرسانند. افراد مبتلا به زخمهای نکروز، باید روزانه 18 میلیگرم آهن مصرف کنند. منابع خوب آهن عبارتند از: گوشت قرمز، مرغ، ماهی، حبوبات، آجیل و دانههای غلات غنی شده با آهن.
- دریافت روی کافی: روی، برای ساخت و ترمیم بافتها ضروری است. افراد مبتلا به زخمهای نکروز، باید روزانه 11 میلیگرم روی مصرف کنند. منابع خوب روی عبارتند از: گوشت قرمز، مرغ، ماهی، حبوبات، آجیل و دانههای غلات غنی شده با روی.
علاوه بر مصرف مواد مغذی ذکر شده در بالا، افراد مبتلا به زخمهای نکروز، باید از مصرف غذاهای پرچرب، پرشکر و پرنمک خودداری کنند. این غذاها میتوانند باعث افزایش التهاب و عفونت شوند.
در اینجا چند نمونه از غذاهای مناسب برای افراد مبتلا به زخمهای نکروز آورده شده است:
- صبحانه: تخم مرغ آبپز، بلغور جو دوسر، نان تست با کره بادامزمینی و میوه
- ناهار: سالاد سبزیجات با مرغ یا ماهی، برنج قهوهای با لوبیا و سبزیجات، یا سوپ سبزیجات
- شام: ماهی کبابی با سبزیجات، مرغ سرخ شده با برنج قهوهای، یا عدس پلو
- میان وعدهها: میوه، سبزیجات، آجیل، دانهها، ماست یا پنیر کمچرب
اگر نگران تغذیه خود هستید، با پزشک یا متخصص تغذیه صحبت کنید. آنها میتوانند به شما کمک کنند تا یک رژیم غذایی متعادل و سالم را برای بهبود زخم خود ایجاد کنید.
مراقبتهای ویژه پس از درمان بافت نکروز زخم:
- تمیز نگه داشتن زخم: زخم را به طور منظم با آب و صابون تمیز کنید. از استفاده از مواد شوینده خشن یا الکل خودداری کنید.
- پانسمان زخم: زخم را با یک پانسمان استریل بپوشانید. پانسمان زخم در صورت نیلز عوض کنید.
- مراقبت از اطراف زخم: اطراف زخم را تمیز و خشک نگه دارید. از پوشیدن لباسهای تنگ یا تحریککننده خودداری کنید.
- مراقبت از رژیم غذایی: یک رژیم غذایی متعادل و سالم داشته باشید. سعی کنید از سبزیجات و مایعات در رژیم غذایی خود استفاده نمایید.
- حفظ وزن مناسب: حفظ وزن مناسب میتواند به بهبود زخم کمک کند.
- ورزش منظم: ورزش منظم میتواند به بهبود گردش خون و بهبود زخم کمک کند.
- استراحت کافی: استراحت کافی برای بهبود زخم ضروری است.
در اینجا برخی از نکات اضافی برای مراقبت از زخم پس از درمان بافت نکروز آورده شده است:
- نورمستقیم خورشید به محل زخمتان برخورد نکند.
- از سیگار کشیدن و سایر عواملی که میتوانند جریان خون را کاهش دهند، خودداری کنید.
- در صورت مشاهده علائم عفونت، مانند قرمزی، تورم، درد یا تب، به پزشک مراجعه کنید.
اگر نگران زخم خود هستید، با پزشک یا متخصص پرستاری زخم صحبت کنید. آنها میتوانند به شما کمک کنند تا مراقبتهای مناسب را برای بهبود زخم خود دریافت کنید.
خونریزی داخل بافت نکروز زخم، میتواند به دلایل مختلفی ایجاد شود:
- ضربه به زخم: ضربه به زخم، میتواند باعث آسیب به عروق خونی زیرین شود.
- حرکت زخم: حرکت زخم، میتواند باعث پارگی عروق خونی زیرین شود.
- عفونت زخم: عفونت زخم، میتواند باعث التهاب و آسیب به عروق خونی زیرین شود.
- درمان زخم: برخی از روشهای درمانی زخم، مانند جراحی، میتوانند باعث خونریزی داخل بافت نکروز شوند.
پزشک مناسب برای بافت نکروز زخم، پزشکی است که تجربه و دانش کافی در زمینه درمان زخمهای مزمن داشته باشد. این پزشک میتواند به شما کمک کند تا علت ایجاد بافت نکروز را تشخیص دهید و درمان مناسب را دریافت کنید.

2 پاسخ
مزایا و معایب بیوسرجی چیست؟
1- از آنجایی که فقط بافت های غیر زنده و عفونی تجزیه می شوند، این روش نیز یک روش انتخابی محسوب می گردد.
2- کاهش میزان جمعیت باکتری ها در زخم
3- اثرات بالقوه تحریک رشد بافتی دارد.
4- در هر جایی قابل دسترسی نمی باشد.
5- سرعت آن نسبت به دبریدمان جراحی معمولی کم است.
6- ایجاد بوی نامطبوع
7- بیوسرجی برای هر زخمی مفید نمی باشد. ماگوتها برای انجام فعالیت خود نیازمند رطوبت و اکسیژن کافی هستند و البته ph زخم هم باید حالت پایداری داشته باشد. در ضمن پانسمان ماگوت ها باید اجازه تبادل هوا را بدهد ولی مانع خروج لاروها از زخم و پانسمان شود.